Scopus, KCI, KoreaMed

Articles
- Page Path
- HOME > J Clin Nutr > Volume 10(1); 2018 > Article
- Original Article Quality Improvement Activities to Facilitate the Filing of Complexity Payment Claims for Patients with Malnutrition
- Kuk Hwan Kwon1, Hyung Soon Lee1, Jee Hyoung Yoo1, Soo Na Chi1, Hyun Hee Park1, So Won Kim1, Kyung Ran Kim1, Nan Hee Yun2, Kyoung Taek Ra3, Hyun Jung Song4
- 영양불량환자의 중증도 적용 향상을 위한 영양지원팀 협의진료체계 개선활동의 중요성
- 권국환1, 이형순1, 유지형1, 지수나1, 박현희1, 김소원1, 김경란1, 윤난희2, 라경택3, 송현정4
-
Journal of the Korean Society for Parenteral and Enteral Nutrition 2018;10(1):20-24.
DOI: https://doi.org/10.15747/jcn.2018.10.1.20
Published online: June 30, 2018
Nutrition Support Team
Medical Insurance Review Team
Medical Information Management Team
Medical Record Team, National Health Insurance Service Ilsan Hospital, Goyang, Korea
- Correspondence to Soo Na Chi Nutrition Support Team, National Health Insurance Service Ilsan Hospital, 100 Ilsan-ro, Ilsandong-gu, Goyang 10444, Korea Tel: +82-31-906-0609, Fax: +0303-3448-7158, E-mail: soona@nhimc.or.kr
Copyright: © Korean Society for Parenteral and Enteral Nutrition
This is an Open Access article distributed under the terms of the Creative Commons Attribution Non-Commercial License (http://creativecommons.org/licenses/by-nc/4.0) which permits unrestricted non-commercial use, distribution, and reproduction in any medium, provided the original work is properly cited.
- 1,100 Views
- 2 Download
Abstract
-
Purpose: The grade of complexity in the diagnosis related group (DRG) payment system is influenced by the secondary diagnosis of specific complication and comorbidity level, in which moderate or severe malnutrition is included. This study examined an existing proportion of patients with malnutrition who were supposed to be qualified for the complexity level and devised quality improvement measures to increase the proportion of qualifying complexity payments.
-
Methods: The goal of the activities was to increase the rate of complexity payment claims for patients with malnutrition (%). Cases ineligible for the DRG payment system and cases with no diagnosis of malnutrition were excluded. We established a collaborative system between the nutrition support team and departments related to each improvement factor (i.e., patient care, medical records, insurance review, and medical information).
-
Results: Before implementing the activities, this study investigated the current level of complexity payment claims for malnutrition patients who were discharged within a specific period (June 1, 2015∼August 31, 2015). The results showed that complexity payment claims were filed in 10.00% (2 of the 20 malnutrition cases). After the activities, the rate of complexity payment claims for the patients with malnutrition within the study period (June 1, 2016∼August 31, 2016) was 46.43% (26 out of 56), showing an approximately 364% increase from the pre activity rate. This change was statistically significant according to the chi-square test on Microsoft Excel 2010 (P<0.01).
-
Conclusion: Collaborative efforts by the related departments enabled the smooth implementation of each activity. In addition, moderate or severe malnutrition was revealed to be a variable in the complexity-specific payment system. In the future, hospital-wide awareness and effort are crucial to promot the steady practice of these activities and expand their implementation.
서론
대상 및 방법
| Variable | Degree of malnutrition | |||
|---|---|---|---|---|
|
|
||||
| None | Mild | Moderate | Severe | |
| % IBW | ○≥90% | ○89~85% | ○84~75% | ○<75% |
| % weight loss | ○None ○>2%/1 wk ○>5%/1 mo ○>7.5%/3 mo ○>10%/6 mo | |||
| S-Albumin □alb.injection | ○ ≥3.2 | ○3.1~2.9 | ○2.8~2.0 | ○<2.0 |
| Total lymphocyte count | ○≥1,500 | ○1,499~1,200 | ○1,199~800 | ○<800 |
| Transferrina | ○ ≥200 | ○199~150 | ○149~100 | ○<100 |
| Prealbumin | ○ ≥16 | ○15~10 | ○9~5 | ○<5 |
| % TSF | ○ ≥91 | ○90~51 | ○50~30 | ○<30 |
| % MAMC (MAC-[3.14×TSF]) | ○ ≥91 | ○90~75 | ○74~60 | ○<60 |
| % CHIb | ○ ≥90 | ○89~80 | ○79~60 | ○<60 |
| Appetite/intake | ○None | ○Mild (<2 wk) | ○Moderate (>2 wk) | ○Severe (>1 mo) |
| Intake problem (chewing, dysphagia, dyspepsia, nausea, vomiting, diarrhea, constipation, etc.) | ○None | ○Mild (<2 wk) | ○Moderate (>2 wk) | ○Severe (>1 mo) |
| Physical finding (severe underweight, edema, muscle mass, ascites, sore, etc.) | ○None | ○Mild | ○Moderate | ○Severe |
결과
| Category | Before improvement (n=20) | After improvement (n=56) | P-value |
|---|---|---|---|
| Patient severity applied | 2 | 26 | 0.0037 |
| Patient severity not applied | 18 | 30 |
| Category | Before improvement | After improvement | Balance |
|---|---|---|---|
| Payment outcomes (KRW) | 131,587,470 | 151,249,910 | 19,662,440 |
DRG = diagnosis related group; KRW = Korean won; M = male; F = female; NR = neurology; CAM = cardiology; FM = family medicine; GIM = gastroenterology; PUM = pulmonology; OS = orthopedic surgery; NEM = nephrology; NS = neurosurgery; IDM = infectious diseases; E40 = Kwashiorkor; E43 = protein-energy malnutrition, severe; E44.0 = protein-energy malnutrition, moderate.
고찰
결론
- 1. Shin DG, Lee CK, Lee SG, Kang JG, Sun YK, Park EC. Differences of medical costs by classifications of severity in patients of liver diseases. Health Policy Manag 2013;23(1):35-43. Article
- 2. Park EC, Lee SH, Lee SG. The U.S. experience of the DRG payment system and suggestions to Korea. Korean J Hosp Manag 2002;7(1):105-20.
- 3. Kim JH, Hwang EJ, Jang HW, Lee MD. A study on the perception of nutrition support of residents at Kangnam St. Mary's Hospital. Paper presented at:Conference the 3rd of the Korean Society for Parenteral and Enteral Nutrition. 2003 Sep 20. Seoul, Korea: p. 126-8.
References
Figure & Data
REFERENCES
Citations

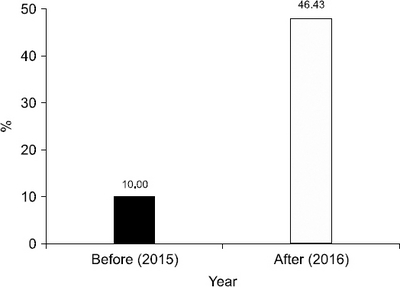
Fig. 1
Nutrition assessment tool in NHIS Ilsan Hospital nutrition support team
| Variable | Degree of malnutrition | |||
|---|---|---|---|---|
| None | Mild | Moderate | Severe | |
| % IBW | ○≥90% | ○89~85% | ○84~75% | ○<75% |
| % weight loss | ○None ○>2%/1 wk ○>5%/1 mo ○>7.5%/3 mo ○>10%/6 mo | |||
| S-Albumin □alb.injection | ○ ≥3.2 | ○3.1~2.9 | ○2.8~2.0 | ○<2.0 |
| Total lymphocyte count | ○≥1,500 | ○1,499~1,200 | ○1,199~800 | ○<800 |
| Transferrin |
○ ≥200 | ○199~150 | ○149~100 | ○<100 |
| Prealbumin | ○ ≥16 | ○15~10 | ○9~5 | ○<5 |
| % TSF | ○ ≥91 | ○90~51 | ○50~30 | ○<30 |
| % MAMC (MAC-[3.14×TSF]) | ○ ≥91 | ○90~75 | ○74~60 | ○<60 |
| % CHI |
○ ≥90 | ○89~80 | ○79~60 | ○<60 |
| Appetite/intake | ○None | ○Mild (<2 wk) | ○Moderate (>2 wk) | ○Severe (>1 mo) |
| Intake problem (chewing, dysphagia, dyspepsia, nausea, vomiting, diarrhea, constipation, etc.) | ○None | ○Mild (<2 wk) | ○Moderate (>2 wk) | ○Severe (>1 mo) |
| Physical finding (severe underweight, edema, muscle mass, ascites, sore, etc.) | ○None | ○Mild | ○Moderate | ○Severe |
IBW = ideal body weight; TSF = triceps skinfold; MAMC = mid-arm muscle circumference; MAC = mid-arm circumference; CHI = creatinine height index.
aTransferrin: 0.8×TIBC-43 (Blackburn equation).
b% CHI: (24 hr-Cr./male: 23 mg/IBW kg, female: 18 mg/IBW kg).
Assessment of changes in patient severity claim rate (statistical analysis)
| Category | Before improvement (n=20) | After improvement (n=56) | P-value |
|---|---|---|---|
| Patient severity applied | 2 | 26 | 0.0037 |
| Patient severity not applied | 18 | 30 |
Actual payment outcomes using claim data (n=18)
| Category | Before improvement | After improvement | Balance |
|---|---|---|---|
| Payment outcomes (KRW) | 131,587,470 | 151,249,910 | 19,662,440 |
KRW = Korean won.
Profitability effects of patients according to patient severity (n=26)
| No. | Sex | Age (y) | Department | Hospital (d) | Diagnosis cord of malnutrition | DRG cord (before) | DRG cord (after) | Total payment (before, KRW) | Total payment (after, KRW) |
|---|---|---|---|---|---|---|---|---|---|
| 1 | M | 65 | NR | 17 | E44.0 | B66221 | B66222 | 3,693,260 | 4,504,150 |
| 2 | M | 46 | CAM | 4 | E44.0 | F61000 | F61001 | 2,184,650 | 2,184,650 |
| 3 | F | 74 | FM | 7 | E44.0 | H62302 | H62303 | 2,250,630 | 2,728,520 |
| 4 | F | 84 | GIM | 34 | E40 | G60300 | G60302 | 4,716,930 | 5,900,070 |
| 5 | F | 81 | GIM | 26 | E44.0 | G68421 | G68422 | 4,067,470 | 4,367,840 |
| 6 | M | 75 | GIM | 9 | E44.0 | G67132 | G67133 | 2,812,620 | 3,714,230 |
| 7 | M | 75 | PUM | 11 | E44.0 | E61332 | E61333 | 3,763,080 | 4,481,290 |
| 8 | M | 58 | OS | 20 | E40 | I11021 | I11022 | 4,982,500 | 7,083,070 |
| 9 | F | 82 | GIM | 53 | E44.0 | Q61022 | Q61023 | 3,986,000 | 5,372,100 |
| 10 | F | 83 | NEM | 32 | E40 | L60221 | L60222 | 5,348,640 | 8,816,330 |
| 11 | F | 76 | PUM | 10 | E44.0 | E61331 | E61332 | 3,262,180 | 3,763,080 |
| 12 | F | 73 | GIM | 19 | E44.0 | H61302 | H61303 | 4,362,310 | 5,378,690 |
| 13 | F | 76 | NS | 25 | E44.0 | B03000 | B03001 | 5,947,460 | 9,180,020 |
| 14 | M | 82 | PUM | 22 | E44.0 | E61622 | E61623 | 6,472,370 | 7,249,410 |
| 15 | F | 81 | GIM | 20 | E44.0 | G60301 | G60302 | 3,708,570 | 4,144,060 |
| 16 | F | 89 | IDM | 16 | E44.0 | L63120 | L63122 | 3,001,050 | 4,227,180 |
| 17 | M | 79 | PUM | 5 | E44.0 | E61100 | E61102 | 1,691,280 | 2,130,700 |
| 18 | F | 78 | PUM | 5 | E43 | E61330 | E61332 | 1,788,050 | 2,476,100 |
| 19 | M | 78 | PUM | 25 | E44.0 | E61621 | E61622 | 6,958,890 | 6,958,890 |
| 20 | F | 47 | PUM | 9 | E43 | E50100 | E50101 | 8,210,450 | 8,210,450 |
| 21 | M | 78 | PUM | 86 | E44.0 | E50100 | E50101 | 21,118,690 | 21,118,690 |
| 22 | F | 77 | IDM | 13 | E44.0 | N61002 | N61003 | 2,459,930 | 2,459,930 |
| 23 | M | 74 | IDM | 18 | E44.0 | J60021 | J60022 | 3,778,990 | 3,778,990 |
| 24 | M | 79 | PUM | 22 | E43 | E50100 | E50101 | 11,635,080 | 11,635,080 |
| 25 | M | 76 | OS | 20 | E44.0 | I11020 | I11021 | 4,893,560 | 4,893,560 |
| 26 | M | 56 | PUM | 26 | E43 | E61320 | E61322 | 4,492,830 | 4,492,830 |
DRG = diagnosis related group; KRW = Korean won; M = male; F = female; NR = neurology; CAM = cardiology; FM = family medicine; GIM = gastroenterology; PUM = pulmonology; OS = orthopedic surgery; NEM = nephrology; NS = neurosurgery; IDM = infectious diseases; E40 = Kwashiorkor; E43 = protein-energy malnutrition, severe; E44.0 = protein-energy malnutrition, moderate.
IBW = ideal body weight; TSF = triceps skinfold; MAMC = mid-arm muscle circumference; MAC = mid-arm circumference; CHI = creatinine height index. Transferrin: 0.8×TIBC-43 (Blackburn equation). % CHI: (24 hr-Cr./male: 23 mg/IBW kg, female: 18 mg/IBW kg).
KRW = Korean won.
DRG = diagnosis related group; KRW = Korean won; M = male; F = female; NR = neurology; CAM = cardiology; FM = family medicine; GIM = gastroenterology; PUM = pulmonology; OS = orthopedic surgery; NEM = nephrology; NS = neurosurgery; IDM = infectious diseases; E40 = Kwashiorkor; E43 = protein-energy malnutrition, severe; E44.0 = protein-energy malnutrition, moderate.

 E-submission
E-submission KSPEN
KSPEN KSSMN
KSSMN ASSMN
ASSMN JSSMN
JSSMN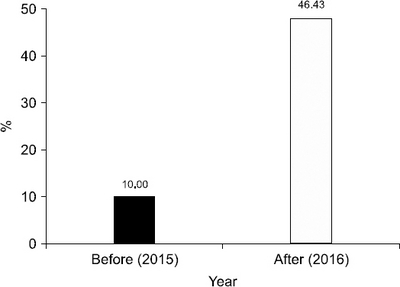
 Cite
Cite