Scopus, KCI, KoreaMed

Articles
- Page Path
- HOME > J Clin Nutr > Volume 11(2); 2019 > Article
- Original Article The Need for Early Screening for Iron Deficiency Anemia in 9- to 12-Month-Old Infants
-
Yang Hwan Cho, Su Yeong Kim, Dae Yong Yi, Sin Weon Yun, Soo Ahn Chae, In Seok Lim, Na Mi Lee

- 9∼12개월 영아에서 철 결핍성 빈혈의 조기 검진 필요성
-
조양환, 김수영, 이대용, 윤신원, 채수안, 임인석, 이나미

-
Journal of the Korean Society for Parenteral and Enteral Nutrition 2019;11(2):52-57.
DOI: https://doi.org/10.15747/jcn.2019.11.2.52
Published online: December 31, 2019
Department of Pediatrics, Chung-Ang University Hospital, Seoul, Korea
- Correspondence to Na Mi Lee, Department of Pediatrics, Chung-Ang University Hospital, 102 Heukseok-ro, Dongjak-gu, Seoul 06973, Korea Tel: +82-2-6299-1479, Fax: +82-2-6264-2167, E-mail: piena81@cau.ac.kr
Copyright: © Korean Society for Parenteral and Enteral Nutrition
This is an Open Access article distributed under the terms of the Creative Commons Attribution Non-Commercial License (http://creativecommons.org/licenses/by-nc/4.0) which permits unrestricted non-commercial use, distribution, and reproduction in any medium, provided the original work is properly cited.
- 1,253 Views
- 3 Download
Abstract
-
Purpose: Growth and development of infants can be periodically assessed through health screening, but iron deficiency anemia, which is common in infants, is difficult to detect by conducting only infant health screening. This study evaluated the prevalence of iron deficiency anemia in infants who visited Chung-Ang university hospital between 9 and 12 months of age. The study also determined the difference of anemia between term and preterm infants.
-
Methods: The subjects of this study were infants aged 9 to 12 months who visited outpatient clinics of Chung-Ang University Hospital from January 2006 to August 2018 for the purpose of infant health screening and immunizations. We divided the subjects as the term group and the preterm group, and their medical records were retrospectively analyzed.
-
Results: One hundred and fifty-two infants were included in the study. There were 51 in the preterm infant group and 101 in the term infant group. Thirteen infants were diagnosed with iron deficiency anemia, and 12 infants of these infants were in the term group and one infant was in the preterm group, which was statistically significant (P<0.001). There are significant differences in the hemoglobin (12.0±1.1 g/dL, 12.6±1.2 g/dL), hematocrit (35.8%±2.7%, 36.7%±3.2%), serum iron (60.8±25.4 μg/dL, 73.5±40.9 μg/dL), and unsaturated iron binding capacity (279.1±67.7 μg/dL, 252.0±47.5 μg/dL) between the term infant group and the preterm infant group, respectively (P<0.05).
-
Conclusion: Iron deficiency anemia was significantly more often diagnosed in term infants than that in preterm infants. Preterm infants may have a lower prevalence of iron deficiency anemia than do term infants because the preterm infants are taking iron supplements prophylactically. Therefore, iron deficiency anemia should be prevented in term infants, and it is important to confirm the presence of iron deficiency anemia by conducting blood tests during the first 9 to 12 months of life.
서 론
대상 및 방법
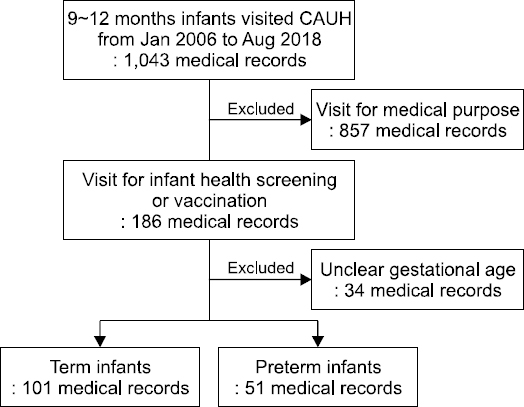
결 과
| Feeding status | Term (n=101) | Preterm (n=51) | P-value |
|---|---|---|---|
| Feeding | 0.082 | ||
| Breast milk | 15 (29.4) | 3 (10.7) | |
| Mixed | 24 (47.1) | 13 (46.4) | |
| Formula | 12 (23.5) | 12 (42.9) | |
| Previous iron supplementation | 0 (0.0) | 39 (76.5) |
고 찰
결 론
- 1. DeMaeyer E, Adiels-Tegman M. The prevalence of anaemia in the world. World Health Stat Q 1985;38(3):302-16.PubMed
- 2. Baker RD, Greer FR. Committee on Nutrition American Academy of Pediatrics. Diagnosis and prevention of iron deficiency and iron-deficiency anemia in infants and young children (0-3 years of age). Pediatrics 2010;126(5):1040-50. ArticlePubMedPDF
- 3. Lozoff B, Brittenham GM, Wolf AW, McClish DK, Kuhnert PM, Jimenez E, et al. Iron deficiency anemia and iron therapy effects on infant developmental test performance. Pediatrics 1987;79(6):981-95. ArticlePubMedPDF
- 4. Lozoff B, Jimenez E, Wolf AW. Long-term developmental outcome of infants with iron deficiency. N Engl J Med 1991;325(10):687-94. ArticlePubMed
- 5. Lozoff B, Jimenez E, Hagen J, Mollen E, Wolf AW. Poorer behavioral and developmental outcome more than 10 years after treatment for iron deficiency in infancy. Pediatrics 2000;(4):E51.ArticlePDF
- 6. Lozoff B, Smith JB, Kaciroti N, Clark KM, Guevara S, Jimenez E. Functional significance of early-life iron deficiency:outcomes at 25 years. J Pediatr 2013;163(5):1260-6. ArticlePubMedPMC
- 7. Bhaskaram P. Micronutrient malnutrition, infection, and immunity:an overview. Nutr Rev 2002;60(5 Pt 2):S40-5. ArticlePubMed
- 8. Zimmermann MB, Hurrell RF. Nutritional iron deficiency. Lancet 2007;370(9586):511-20. ArticlePubMed
- 9. Chung WJ, Kim KS, Kim MK, Kim SN. Iron deficiency anemia in infants. J Korean Pediatr Soc 1995;38(9):1253-61.
- 10. Lim JY. Iron deficiency anemia in infants and young children. Clin Pediatr Hematol Oncol 2014;21(2):47-51. Article
- 11. Joo EY, Kim KY, Kim DH, Lee JE, Kim SK. Iron deficiency anemia in infants and toddlers. Blood Res 2016;51(4):268-73. ArticlePubMedPMCPDF
- 12. Moreno-Fernandez J, Ochoa JJ, Latunde-Dada GO, Diaz-Castro J. Iron deficiency and iron homeostasis in low birth weight preterm infants:a systematic review. Nutrients 2019;11(5):E1090.Article
- 13. Collard KJ. Iron homeostasis in the neonate. Pediatrics 2009;123(4):1208-16. ArticlePubMedPDF
- 14. Dallman PR, Siimes MA, Stekel A. Iron deficiency in infancy and childhood. Am J Clin Nutr 1980;33(1):86-118. ArticlePubMed
- 15. World Health Organization (WHO). Iron deficiency anaemia:assessment, prevention and control:a guide for programme managers [Internet]. Geneva: WHO; 2001. [cited 2019 Jul 8]. Available from: http://www.who.int/nutrition/publications/ micronutrients/anaemia_iron_deficiency/WHO_NHD_01.3/en
- 16. World Health Organization (WHO). Haemoglobin concentrations for the diagnosis of anaemia and assessment of severity [Internet]. Geneva: WHO; 2011. [cited 2019 Jul 8]. Available from: https://www.who.int/vmnis/indicators/haemoglobin/en/
- 17. Looker AC, Dallman PR, Carroll MD, Gunter EW, Johnson CL. Prevalence of iron deficiency in the United States. JAMA 1997;277(12):973-6. ArticlePubMed
- 18. Lee JO, Lee JH, Ahn S, Kim JW, Chang H, Kim YJ, et al. Prevalence and risk factors for iron deficiency anemia in the korean population:results of the fifth KoreaNational Health and Nutrition Examination Survey. J Korean Med Sci 2014;29(2):224-9. ArticlePubMedPMCPDF
- 19. World Health Organization (WHO). The global prevalence of anaemia in 2011 [Internet]. Geneva: WHO; 2015. [cited d2019 Jul 11]. Available from: https://apps.who.int/iris/bitstream/handle/ 10665/177094/9789241564960_eng.pdf,accessed;jsessionid=6EC5699EAE92BC6D1CDCA634ED81EBF3?sequence=1
- 20. World Health Organization (WHO). Serum ferritin conentrations for the assessment of iron status and iron deficiency in populations [Internet]. Geneva: WHO; 2011. [cited d2019 Jul 11]. Available from: https://apps.who.int/iris/handle/10665/85843
- 21. Rao R, Georgieff MK. Iron therapy for preterm infants. Clin Perinatol 2009;36(1):27-42. ArticlePubMedPMC
- 22. Georgieff MK, Wewerka SW, Nelson CA, Deregnier RA. Iron status at 9 months of infants with low iron stores at birth. J Pediatr 2002;141(3):405-9. ArticlePubMed
- 23. Friel JK, Aziz K, Andrews WL, Harding SV, Courage ML, Adams RJ. A double-masked, randomized control trial of iron supplementation in early infancy in healthy term breast-fed infants. J Pediatr 2003;143(5):582-6. ArticlePubMed
- 24. Siu AL. US Preventive Services Task Force. Screening for iron deficiency anemia in young children:USPSTF recommendation statement. Pediatrics 2015;136(4):746-52. ArticlePubMedPDF
References
Figure & Data
REFERENCES
Citations

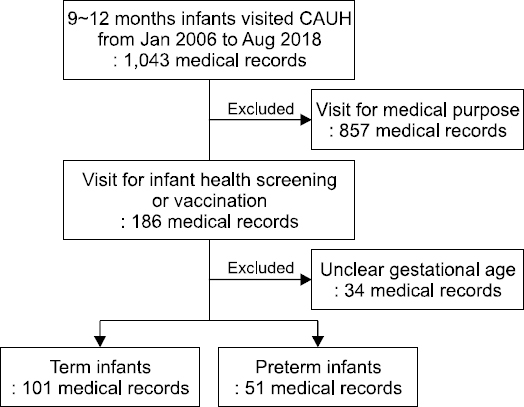
Fig. 1
Clinical characteristics of term and preterm infants
| Characteristic | Term (n=101) | Preterm (n=51) | P-value |
|---|---|---|---|
| At birth | |||
| Gestational age (wk) | 39.3±1.1 | 31.9±3.1 | <0.001 |
| Birth weight (g) | 3,200±510 | 1,900±660 | <0.001 |
| Male | 57 (56.4) | 22 (43.1) | 0.121 |
| Small for gestational age | 4 (4.0) | 3 (5.9) | 0.593 |
| At visit | |||
| Corrected age (mo) | 10.7±1.2 | 10.2±1.0 | <0.001 |
| Body weight (g) | 9,700±130 | 9,300±150 | 0.267 |
| Failure of catch up growth | 4 (4.0) | 3 (5.9) | 0.593 |
Values are presented as mean±standard deviation or number (%).
Feeding status of term and preterm infants
| Feeding status | Term (n=101) | Preterm (n=51) | P-value |
|---|---|---|---|
| Feeding | 0.082 | ||
| Breast milk | 15 (29.4) | 3 (10.7) | |
| Mixed | 24 (47.1) | 13 (46.4) | |
| Formula | 12 (23.5) | 12 (42.9) | |
| Previous iron supplementation | 0 (0.0) | 39 (76.5) |
Values are presented as number (%).
Laboratory findings of term and preterm infants
| Laboratory findings | Term (n=101) | Preterm (n=51) | P-value |
|---|---|---|---|
| Hemoglobin (g/dL) | 12.0±1.1 | 12.6±1.2 | <0.01 |
| Hematocrit (%) | 35.8±2.7 | 36.7±3.2 | 0.097 |
| MCV (fL) | 75.7±4.5 | 77.1±4.6 | 0.065 |
| Serum iron (μg/dL) | 60.8±25.4 | 73.5±40.9 | <0.05 |
| UIBC (μg/dL) | 279.1±67.7 | 252.0±47.5 | <0.01 |
| TIBC (μg/dL) | 336.9±67.9 | 325.4±34.9 | 0.169 |
| Transferrin saturation (%) | 19.5±14.0 | 22.5±11.2 | 0.190 |
| Ferritin (μg/L) | 32.4±43.2 | 45.1±42.5 | <0.001 |
| IDA incidence | 12 (11.9) | 1 (2.0) | <0.001 |
Values are presented as mean±standard deviation or number (%).
MCV = mean corpuscular volume; UIBC = unsaturated iron binding capacity; TIBC = total iron binding capacity; IDA = iron-deficiency anemia.
Characteristics of IDA and normal infants
| Characteristic | IDA (n=13) | Normal (n=134) | P-value |
|---|---|---|---|
| Male | 9 (69.2) | 65 (48.5) | 0.154 |
| Feeding | |||
| Breast | 4 (80.0) | 14 (19.7) | 0.002 |
| Mixed | 1 (20.0) | 34 (47.9) | 0.232 |
| Formula | 0 (0.0) | 23 (32.4) | 0.131 |
| SGA | 0 (0.0) | 7 (5.2) | 0.398 |
| Hemoglobin | 9.9±1.0 | 12.5±1.0 | <0.001 |
| Hematocrit | 31.5±2.2 | 36.6±2.5 | <0.001 |
| MCV | 68.8±6.5 | 77.0±3.6 | <0.01 |
IDA = iron-deficiency anemia; SGA = small for gestational age; MCV = mean corpuscular volume.
Values are presented as mean±standard deviation or number (%).
Values are presented as number (%).
Values are presented as mean±standard deviation or number (%). MCV = mean corpuscular volume; UIBC = unsaturated iron binding capacity; TIBC = total iron binding capacity; IDA = iron-deficiency anemia.
IDA = iron-deficiency anemia; SGA = small for gestational age; MCV = mean corpuscular volume.

 E-submission
E-submission KSPEN
KSPEN KSSMN
KSSMN ASSMN
ASSMN JSSMN
JSSMN Cite
Cite