Scopus, KCI, KoreaMed

Articles
- Page Path
- HOME > Surgical Metabolism and Nutrition > Volume 9(2); 2018 > Article
- ORIGINAL ARTICLE Nutritional Assessment of Critically Ill Patients after Abdominal Surgery and Predisposing Factors of Prolonged ICU Stay after Surgery
- Sung Eun Park, M.D.1, In Kyu Lee, M.D., Ph.D.2, Eun Young Kim, M.D., Ph.D.3
- 복부 수술 후 중환자의 영양 평가 및 중환자실 체류 기간 지연의 영양학적 위험인자 분석
- 박성은, M.D.1, 이인규, M.D., Ph.D.2, 김은영, M.D., Ph.D.3
-
Surgical Metabolism and Nutrition 2018;9(2):68-74.
DOI: https://doi.org/10.18858/smn.2018.9.2.68
Published online: December 30, 2018
Department of Surgery, College of Medicine, The Catholic University of Korea, Seoul, Korea
Division of Colorectal Surgery, Seoul St. Mary’s Hospital, College of Medicine, The Catholic University of Korea, Seoul, Korea
Division of Trauma and Surgical Critical Care, Department of Surgery, Seoul St. Mary’s Hospital, College of Medicine, The Catholic University of Korea, Seoul, Korea
- Correspondence to: Eun Young Kim, Division of Trauma and Surgical Critical Care, Department of General Surgery, College of Medicine, Seoul St. Mary’s Hospital, The Catholic University of Korea, Banpodaero 222, Seocho-gu, Seoul 06591, Korea Tel: +82-2-2258-2876, Fax: +82-2-595-2822, E-mail: freesshs@naver.com
Copyright: © The Korean Society of Surgical Metabolism and Nutrition
This is an open access article distributed under the terms of the Creative Commons Attribution Non-Commercial License (http://creativecommons.org/licenses/by-nc/4.0) which permits unrestricted non-commercial use, distribution, and reproduction in any medium, provided the original work is properly cited.
- 844 Views
- 2 Download
Abstract
-
Purpose: Patients in prolonged intensive care unit stay were vulnerable to malnutrition which deteriorated recovery and postoperative outcomes. The purpose of this study was to evaluate nutritional status in surgical patients entering the intensive care unit, and to identify the risk factors that influence prolonged intensive care unit stay.
-
Materials and Methods: From January 2016 to June 2018, 740 patients (age≥18 years) who were admitted to our surgical intensive care unit after abdominal surgery with general anesthesia (≥4 hours) were enrolled. Patients were classified into short-term stay group (≤4 days) and long-term stay group (>4 days). These groups were analyzed and compared with patient factors and postoperative outcomes and the multivariate analysis was performed to assess the risk factors for prolonged intensive care unit stay.
-
Results: A total of 119 patients were analyzed. The univariate and multivariate analysis showed that dialysis status (Odds ratio 7.684, 95% confidence interval 1.038∼1.103, P=0.013), total lymphocyte count (Odds ratio 0.999, 95% confidence interval 0.998∼1.000, P=0.047), and intraoperative transfusion (Odds ratio 1.002, 95% confidence interval 1.001∼1.002, P=0.000) were associated with prolonged intensive care unit stay. Lone-term stay group were significantly longer hospital stay and higher hospital morbidity rate than short-term stay group.
-
Conclusion: Patients with risk factors of prolonged intensive care unit stay included dialysis status, low total lymphocyte count, a large amount of transfusion would be more interested and the active intervention such as early nutritional evaluation and adequate nutritional support should be needed.
서 론
대상 및 방법
결 과
| Variables | N (%, range) |
|---|---|
| Demographic characteristics | |
| Age (year) | 60.7±4 |
| Sex | |
| Male/Female | 75/44 (63.0/37.0) |
| BMI (kg/m2) | 24.2±4 |
| Diagnosis | |
| Upper GI | 38 (31.9) |
| Lower GI | 12 (10.1) |
| Non-GI | 69 (58.0) |
| APACHE II* | 12.5±4.9 |
| ASA class† | |
| I | 10 (8.4) |
| II | 72 (60.5) |
| III | 35 (29.4) |
| IV | 2 (1.7) |
| Charlson morbidity index | 5.5±2.7 |
| SGA‡ | |
| A | 73 (61.3) |
| B | 35 (29.4) |
| C | 11 (9.2) |
| SOFA§ | 3.8±2.7 |
| Modified NUTRIC∥ | 3.3±1.3 |
| Ventilator status | |
| No/Yes | 103/16 (86.6/13.4) |
| Dialysis status | |
| No/Yes | 103/16 (86.6/13.4) |
| Type of surgery | |
| Upper GI | 38 (31.9) |
| Lower GI | 10 (8.4) |
| Non-GI | 71 (59.7) |
| Intraoperative variables | |
| Intraoperative transfusion (cc) | 1172.1±2181.9 |
| Estimated blood loss (cc) | 1562.5±3067 |
| Operative time (min) | 48.2±200.3 |
| Laboratory variables | |
| Total protein (g/dL) | 4.9±0.9 (3~7) |
| Albumin (g/dL) | 2.9±0.6 (2~4) |
| Prealbumin (mg/dL) | 15.6±5.4 (7~30) |
| Transferrin (mg/dL) | 154.8±45.9 (62~285) |
| Total cholesterol (mg/dL) | 124.8±45.5 (27~258) |
| Triglyceride (mg/dL) | 93.5±67.3 (12~389) |
| HDL-cholesterol (mg/dL) | 32.13±13.7 (4~76) |
| LDL-cholesterol (mg/dL) | 69.5±29.9 (7~158) |
| WBC count (109/L) | 14±6.4 (2~36) |
| Lymphocytes (%) | 9.1±7.1 (1~40) |
| Total lymphocyte count (/μL) | 1166.2±1063.4 (79.3~7268.2) |
| Neutrophil-lymphocyte ratio | 17.7±24.5 (1.2~218.8) |
| Clinical outcomes | |
| Length of ICU stay (day) | 5.77±6.84 |
| Length of hospital stay (day) | 26.35±23.00 |
| Postoperative complication | |
| No/Yes | 77/42 (64.7/35.3) |
| Hospital morbidity rate | |
| No/Yes | 96/23 (80.7/19.3) |
| 28-Day hospital mortality | |
| No/Yes | 114/5 (95.8/4.2) |
| Characteristics | ICU stay≤4 days (n=68) | ICU stay>4 days (n=51) | P-value |
|---|---|---|---|
| Patient factors | |||
| Age (year) | 61.7±13.4 | 59.5±10.8 | 0.333 |
| Sex (M/F) | 45/23 | 30/21 | 0.447 |
| BMI | 63.6±10.3 | 65.4±12.9 | 0.307 |
| Diagnosis | |||
| Upper GI | 30 (44.1) | 8 (15.7) | 0.001 |
| Lower GI | 8 (11.8) | 4 (7.8) | 0.482 |
| Non-GI | 30 (44.1) | 39 (76.5) | <0.001 |
| APACHE II* | 11.9±4.9 | 13.3±4.6 | 0.104 |
| ASA class† | |||
| I | 7 (10.3) | 3 (5.9) | 0.513 |
| II | 50 (73.5) | 11 (43.1) | 0.001 |
| III | 11 (16.2) | 24 (47.1) | <0.001 |
| IV | 0 (0) | 2 (3.9) | 0.182 |
| Charlson morbidity index | 5.1±2.8 | 5.9±2.6 | 0.108 |
| SGA‡ | |||
| A | 49 (72.1) | 24 (47.1) | 0.006 |
| B | 14 (20.6) | 21 (41.2) | 0.015 |
| C | 5 (7.4) | 6 (11.8) | 0.526 |
| SOFA§ | 2.6±2.1 | 5.3±2.6 | <0.001 |
| Modified NUTRIC∥ | 3.1±1.3 | 3.6±1.3 | 0.046 |
| Ventilator status | 2 (2.9) | 14 (27.5) | <0.001 |
| Dialysis status | 3 (4.4) | 13 (25.5) | 0.001 |
| Type of surgery | |||
| Upper GI | 32 (47.1) | 6 (12.0) | <0.001 |
| Lower GI | 6 (8.8) | 4 (7.8) | 1.000 |
| Non-GI | 30 (44.1) | 41 (82.0) | <0.001 |
| Laboratory parameters | |||
| Total protein (g/dL) | 5.2±0.9 | 4.4±0.8 | <0.001 |
| Albumin (g/dL) | 3±0.6 | 2.7±0.5 | 0.002† |
| Prealbumin (mg/dL) | 16.6±5.8 | 14.6±4.9 | 0.128 |
| Transferrin (mg/dL) | 171.4±48.8 | 136.6±34.8 | <0.001 |
| Total cholesterol (mg/dL) | 132.3±40.2 | 111.9±51.5 | 0.034 |
| Triglyceride (mg/dL) | 98.7±56.8 | 84.9±81.8 | 0.341 |
| HDL-cholesterol (mg/dL) | 33.4±13.6 | 30.1±13.7 | 0.270 |
| LDL-cholesterol (mg/dL) | 71.9±29.9 | 65.2±29.9 | 0.331 |
| WBC count (109/L) | 14.1±6 | 13.9±7.1 | 0.851 |
| Lymphocytes (%) | 10.1±7.4 | 7.8±6.6 | 0.086 |
| Total lymphocyte count (/µL) | 1335±1147.8 | 941.1±901.6 | 0.038 |
| Neutrophil-lymphocyte ratio | 18±12.3 | 17.3±12.3 | 0.881 |
| Intraoperative factors | |||
| Intraoperative transfusion (cc) | 234.5±482.4 | 2422.4±2851.9 | <0.001 |
| Estimated blood loss (cc) | 671.8±1505.7 | 2750.2±4079.6 | 0.001 |
| Operative time (min) | 267.7±120 | 455.5±234.1 | <0.001 |
| Variable | Odds Ratio | 95% CI | β coefficient | P-value |
|---|---|---|---|---|
| Diagnosis (upper GI) | 0.363 | 0.093~1.420 | -1.012 | 0.145 |
| Ventilator status | 4.464 | 0.593~33.627 | 1.496 | 0.146 |
| Dialysis status | 7.684 | 1.038~1.103 | 2.039 | 0.013 |
| SGA* | ||||
| A | 0.292 | 0.043~1.974 | -1.230 | 0.207 |
| B | 0.530 | 0.069~4.045 | -0.635 | 0.540 |
| Total lymphocyte count | 0.999 | 0.998~1.000 | -0.001 | 0.047 |
| Intraoperative transfusion | 1.002 | 1.001~1.002 | 0.002 | <0.001 |
고 찰
- 1. Benoist S, Brouquet A. Nutritional assessment and screening for malnutrition. J Visc Surg 2015;152(Suppl 1):S3-7. Article
- 2. Mogensen KM, Robinson MK, Casey JD, Gunasekera NS, Moromizato T, Rawn JD, et al. Nutritional status and mortality in the critically ill. Crit Care Med 2015;43:2605-15. ArticlePubMed
- 3. Lew CCH, Wong GJY, Cheung KP, Chua AP, Chong MFF, Miller M. Association between malnutrition and 28-day mortality and intensive care length-of-stay in the critically ill:a prospective cohort study. Nutrients 2017;10:ii-E10. Article
- 4. Park YE, Park SJ, Park Y, Cheon JH, Kim TI, Kim WH. Impact and outcomes of nutritional support team intervention in patients with gastrointestinal disease in the intensive care unit. Medicine (Baltimore) 2017;96:e8776.ArticlePubMedPMC
- 5. Fruchtenicht AV, Poziomyck AK, Kabke GB, Loss SH, Antoniazzi JL, Steemburgo T, et al. Nutritional risk assessment in critically ill cancer patients:systematic review. Rev Bras Ter Intensiva 2015;27:274-83. ArticlePubMedPMC
- 6. Roberts SR, Kennerly DA, Keane D, George C. Nutrition support in the intensive care unit. Adequacy, timeliness, and outcomes. Crit Care Nurse 2003;23:49-57. PubMed
- 7. Gu XB, Tian T, Tian XJ, Zhang XJ. Prognostic significance of neutrophil-to-lymphocyte ratio in non-small cell lung cancer:a meta-analysis. Sci Rep 2015;5:12493.ArticlePubMedPMCPDF
- 8. Labarère J, Renaud B, Fine MJ. How to derive and validate clinical prediction models for use in intensive care medicine. Intensive Care Med 2014;40:513-27. ArticlePubMedPDF
- 9. Soppa G, Woodford C, Yates M, Shetty R, Moore M, Valencia O, et al. Functional status and survival after prolonged intensive care unit stay following cardiac surgery. Interact Cardiovasc Thorac Surg 2013;16:750-4. ArticlePubMedPMC
- 10. Joskowiak D, Kappert U, Matschke K, Tugtekin S. Prolonged intensive care unit stay of patients after cardiac surgery:initial clinical results and follow-up. Thorac Cardiovasc Surg 2013;61:701-7. ArticlePubMed
- 11. Kondrup J. Nutritional-risk scoring systems in the intensive care unit. Curr Opin Clin Nutr Metab Care 2014;17:177-82. ArticlePubMed
- 12. Leide da Silva Nunes F, Calado Ferreira Pinheiro Gadelha P, Damasceno de Souza Costa M, Carolina Ribeiro de Amorim AC, Bezerra da Silva Mda G. Nutritional status and its impact on time and relocation in postoperative complications of abdominal patients undergoing surgery. Nutr Hosp 2014;30:629-35. PubMed
- 13. Radpay R, Poor Zamany Nejat Kermany M, Radpay B. Comparison between total parenteral nutrition vs. partial parenteral nutrition on serum lipids among chronic ventilator dependent patients;a multi center study. Tanaffos 2016;15:31-6. PubMedPMC
- 14. Kritmetapak K, Peerapornratana S, Srisawat N, Somlaw N, Lakananurak N, Dissayabutra T, et al. The impact of macro-and micronutrients on predicting outcomes of critically ill patients requiring continuous renal replacement therapy. PLoS One 2016;11:e0156634.ArticlePubMedPMC
- 15. Aghdaii N, Ferasatkish R, Mohammadzadeh Jouryabi A, Hamidi SH. Significance of preoperative total lymphocyte count as a prognostic criterion in adult cardiac surgery. Anesth Pain Med 2014;4:e20331.ArticlePubMedPMC
References
Figure & Data
REFERENCES
Citations

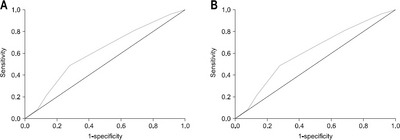
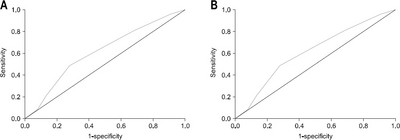
Fig. 1
Demographic characteristics and clinical features of patients (n=119)
| Variables | N (%, range) |
|---|---|
| Demographic characteristics | |
| Age (year) | 60.7±4 |
| Sex | |
| Male/Female | 75/44 (63.0/37.0) |
| BMI (kg/m2) | 24.2±4 |
| Diagnosis | |
| Upper GI | 38 (31.9) |
| Lower GI | 12 (10.1) |
| Non-GI | 69 (58.0) |
| APACHE II |
12.5±4.9 |
| ASA class |
|
| I | 10 (8.4) |
| II | 72 (60.5) |
| III | 35 (29.4) |
| IV | 2 (1.7) |
| Charlson morbidity index | 5.5±2.7 |
| SGA |
|
| A | 73 (61.3) |
| B | 35 (29.4) |
| C | 11 (9.2) |
| SOFA |
3.8±2.7 |
| Modified NUTRIC |
3.3±1.3 |
| Ventilator status | |
| No/Yes | 103/16 (86.6/13.4) |
| Dialysis status | |
| No/Yes | 103/16 (86.6/13.4) |
| Type of surgery | |
| Upper GI | 38 (31.9) |
| Lower GI | 10 (8.4) |
| Non-GI | 71 (59.7) |
| Intraoperative variables | |
| Intraoperative transfusion (cc) | 1172.1±2181.9 |
| Estimated blood loss (cc) | 1562.5±3067 |
| Operative time (min) | 48.2±200.3 |
| Laboratory variables | |
| Total protein (g/dL) | 4.9±0.9 (3~7) |
| Albumin (g/dL) | 2.9±0.6 (2~4) |
| Prealbumin (mg/dL) | 15.6±5.4 (7~30) |
| Transferrin (mg/dL) | 154.8±45.9 (62~285) |
| Total cholesterol (mg/dL) | 124.8±45.5 (27~258) |
| Triglyceride (mg/dL) | 93.5±67.3 (12~389) |
| HDL-cholesterol (mg/dL) | 32.13±13.7 (4~76) |
| LDL-cholesterol (mg/dL) | 69.5±29.9 (7~158) |
| WBC count (109/L) | 14±6.4 (2~36) |
| Lymphocytes (%) | 9.1±7.1 (1~40) |
| Total lymphocyte count (/μL) | 1166.2±1063.4 (79.3~7268.2) |
| Neutrophil-lymphocyte ratio | 17.7±24.5 (1.2~218.8) |
| Clinical outcomes | |
| Length of ICU stay (day) | 5.77±6.84 |
| Length of hospital stay (day) | 26.35±23.00 |
| Postoperative complication | |
| No/Yes | 77/42 (64.7/35.3) |
| Hospital morbidity rate | |
| No/Yes | 96/23 (80.7/19.3) |
| 28-Day hospital mortality | |
| No/Yes | 114/5 (95.8/4.2) |
*Acute physiology and chronic health evaluation II;
†American Society of Anesthesiologists classification;
‡Subjective global assessment;
§Sequential organ failure assessment;
∥Modified nutrition risk in critically ill.
Univariate Cox proportional hazard regression analysis for prolonged ICU stay after abdominal surgery (n=119)
| Characteristics | ICU stay≤4 days (n=68) | ICU stay>4 days (n=51) | P-value |
|---|---|---|---|
| Patient factors | |||
| Age (year) | 61.7±13.4 | 59.5±10.8 | 0.333 |
| Sex (M/F) | 45/23 | 30/21 | 0.447 |
| BMI | 63.6±10.3 | 65.4±12.9 | 0.307 |
| Diagnosis | |||
| Upper GI | 30 (44.1) | 8 (15.7) | 0.001 |
| Lower GI | 8 (11.8) | 4 (7.8) | 0.482 |
| Non-GI | 30 (44.1) | 39 (76.5) | <0.001 |
| APACHE II |
11.9±4.9 | 13.3±4.6 | 0.104 |
| ASA class |
|||
| I | 7 (10.3) | 3 (5.9) | 0.513 |
| II | 50 (73.5) | 11 (43.1) | 0.001 |
| III | 11 (16.2) | 24 (47.1) | <0.001 |
| IV | 0 (0) | 2 (3.9) | 0.182 |
| Charlson morbidity index | 5.1±2.8 | 5.9±2.6 | 0.108 |
| SGA |
|||
| A | 49 (72.1) | 24 (47.1) | 0.006 |
| B | 14 (20.6) | 21 (41.2) | 0.015 |
| C | 5 (7.4) | 6 (11.8) | 0.526 |
| SOFA |
2.6±2.1 | 5.3±2.6 | <0.001 |
| Modified NUTRIC |
3.1±1.3 | 3.6±1.3 | 0.046 |
| Ventilator status | 2 (2.9) | 14 (27.5) | <0.001 |
| Dialysis status | 3 (4.4) | 13 (25.5) | 0.001 |
| Type of surgery | |||
| Upper GI | 32 (47.1) | 6 (12.0) | <0.001 |
| Lower GI | 6 (8.8) | 4 (7.8) | 1.000 |
| Non-GI | 30 (44.1) | 41 (82.0) | <0.001 |
| Laboratory parameters | |||
| Total protein (g/dL) | 5.2±0.9 | 4.4±0.8 | <0.001 |
| Albumin (g/dL) | 3±0.6 | 2.7±0.5 | 0.002† |
| Prealbumin (mg/dL) | 16.6±5.8 | 14.6±4.9 | 0.128 |
| Transferrin (mg/dL) | 171.4±48.8 | 136.6±34.8 | <0.001 |
| Total cholesterol (mg/dL) | 132.3±40.2 | 111.9±51.5 | 0.034 |
| Triglyceride (mg/dL) | 98.7±56.8 | 84.9±81.8 | 0.341 |
| HDL-cholesterol (mg/dL) | 33.4±13.6 | 30.1±13.7 | 0.270 |
| LDL-cholesterol (mg/dL) | 71.9±29.9 | 65.2±29.9 | 0.331 |
| WBC count (109/L) | 14.1±6 | 13.9±7.1 | 0.851 |
| Lymphocytes (%) | 10.1±7.4 | 7.8±6.6 | 0.086 |
| Total lymphocyte count (/µL) | 1335±1147.8 | 941.1±901.6 | 0.038 |
| Neutrophil-lymphocyte ratio | 18±12.3 | 17.3±12.3 | 0.881 |
| Intraoperative factors | |||
| Intraoperative transfusion (cc) | 234.5±482.4 | 2422.4±2851.9 | <0.001 |
| Estimated blood loss (cc) | 671.8±1505.7 | 2750.2±4079.6 | 0.001 |
| Operative time (min) | 267.7±120 | 455.5±234.1 | <0.001 |
*Acute physiology and chronic health evaluation II;
†American Society of Anesthesiologists classification;
‡Subjective global assessment;
§Sequential organ failure assessment;
∥Modified nutrition risk in critically ill.
Comparative analysis of surgical outcomes after abdominal surgery between two groups according to the length of ICU stay (n=119)
| Characteristics | ICU stay≤4 days (n=68) | ICU stay>4 days (n=51) | P-value |
|---|---|---|---|
| Length of hospital stay (day) | 19.71±11.68 | 35.22±16.37 | <0.001 |
| Postoperative complication | 19 (27.9) | 23 (45.1) | 0.053 |
| Hospital morbidity rate | 8 (11.8) | 15 (29.4) | 0.016 |
| 28-day Hospital mortality | 0 (0) | 5 (9.8) | 0.080 |
Multivariate analysis for predisposing factors associated prolonged ICU stay after abdominal surgery
| Variable | Odds Ratio | 95% CI | β coefficient | P-value |
|---|---|---|---|---|
| Diagnosis (upper GI) | 0.363 | 0.093~1.420 | -1.012 | 0.145 |
| Ventilator status | 4.464 | 0.593~33.627 | 1.496 | 0.146 |
| Dialysis status | 7.684 | 1.038~1.103 | 2.039 | 0.013 |
| SGA |
||||
| A | 0.292 | 0.043~1.974 | -1.230 | 0.207 |
| B | 0.530 | 0.069~4.045 | -0.635 | 0.540 |
| Total lymphocyte count | 0.999 | 0.998~1.000 | -0.001 | 0.047 |
| Intraoperative transfusion | 1.002 | 1.001~1.002 | 0.002 | <0.001 |
*Subjective global assessment.
Acute physiology and chronic health evaluation II; American Society of Anesthesiologists classification; Subjective global assessment; Sequential organ failure assessment; Modified nutrition risk in critically ill.
Acute physiology and chronic health evaluation II; American Society of Anesthesiologists classification; Subjective global assessment; Sequential organ failure assessment; Modified nutrition risk in critically ill.
Subjective global assessment.

 E-submission
E-submission KSPEN
KSPEN KSSMN
KSSMN ASSMN
ASSMN JSSMN
JSSMN Cite
Cite