Indexed in:
Scopus, KCI, KoreaMed
Scopus, KCI, KoreaMed

Articles
- Page Path
- HOME > Surgical Metabolism and Nutrition > Volume 11(1); 2020 > Article
- Original Article The Utility of Open Gastrostomy Using Local Anesthesia and a Gastrostomy Tube for Percutaneous Endoscopic Gastrostomy
- Jae Kyun Park, M.D., Chang In Choi, M.D., Ph.D., Dae Hwan Kim, M.D., Ph.D.
- 국소마취하와 경피 내시경하 위루술용 위루관을 이용한 개복 위루술의 유용성
- 박재균, M.D., 최창인, M.D., Ph.D., 김대환, M.D., Ph.D.
-
Surgical Metabolism and Nutrition 2020;11(1):22-26.
DOI: https://doi.org/10.18858/smn.2020.11.1.22
Published online: June 30, 2020
Department of Surgery, College of Medicine, Pusan National University, Busan, Korea
- Correspondence to: Dae Hwan Kim, Department of Surgery, Medical Institute, Pusan National University Hospital, 179 Gudeok-ro, Seo-gu, Busan 49241, KoreaTel: +82-51-240-7238, Fax: +82-51-247-1365, E-mail: dh-2kim@hanmail.net
• Received: January 6, 2020 • Accepted: April 23, 2020
Copyright © 2020 The Korean Society of Surgical Metabolism and Nutrition
This is an open-access article distributed under the terms of the Creative Commons Attribution Non-Commercial License (http://creativecommons.org/licenses/by-nc/4.0) which permits unrestricted non-commercial use, distribution, and reproduction in any medium, provided the original work is properly cited.
- 1,169 Views
- 3 Download
Abstract
-
Purpose The purpose of this study is to introduce the technical details of open gastrostomy using local anesthesia and a gastrostomy tube for percutaneous endoscopic gastrostomy, and to evaluate the safety and utility of the procedure.
-
Materials and Methods Between January 2011 and December 2015, a total of 46 patients who underwent open gastrostomy using local anesthesia and a gastrostomy tube for percutaneous endoscopic gastrostomy (open group, n=25) or laparoscopic gastrostomy (laparoscopy group, n=21) were enrolled in this retrospective study. We analyzed the clinical data and the perioperative data.
-
Results There were no significant differences in the clinical characteristics of the two groups. However, the patients with a high anesthetic risk (American Society of Anesthesiologists [ASA] grade 3 or more) were significantly more prevalent in the open group than in the laparoscopic group (96.0% vs. 66.7%, respectively, P=0.013). The operation time (31.8±6.6 vs. 67.9±15.7 minutes, respectively, P<0.001) and the time to first tubal feeding (1.3±0.6 vs. 2.7±1.3 days, respectively, P<0.001) was significantly shorter in the open group than that in the laparoscopic group. Postoperative complications were more frequent in the laparoscopic group (4 cases, 19%) than that in the open group (1 case, 4%), but there was no statistically significant difference.
-
Conclusion Open gastrostomy using local anesthesia and a gastrostomy tube for PEG is a safe and feasible method for treating patients with a high anesthetic risk.
서 론
경구 섭취가 불가능하여 장기간의 경장 영양이 필요한 환자의 경우 위루술을 통한 영양 공급이 가장 이상적인 방법으로 알려져 있다. 위루술은 내시경적, 영상학적, 그리고 수술적 방법을 통해 시행할 수 있는데, 1980년 Gaudrer 등[1]이 소개한 경피 내시경하 위루술(percutaneous endoscopic gastrostomy, PEG)이 가장 좋은 방법으로 알려져 있으나 여전히 외과적 위루술이 필요한 경우도 있다.
대개 외과적 위루술은 전신마취하에서 개복 혹은 복강경을 통해 시행되는데 위루술이 필요한 환자의 상당수는 기존의 기저질환으로 인해 높은 Amerian Society of Anestheaiologists (ASA) 분류에 속하여 전신마취의 고위험군으로 분류되는 경우가 많다. 위루술과 관련된 사망률은 1∼12% 정도로 보고되고 있는데,[2,3] 위루술과 관련된 사망의 상당 부분이 환자의 기저질환과 관련된 전신마취 합병증에 의해 발생하므로 전신마취의 고위험군 환자를 대상으로 국소마취하에서 시행할 수 있는 외과적 위루술이 필요할 것이다.
이에 저자들은 국소마취와 경피 내시경하 위루술용 위루관을 이용한 위루술의 수술 방법을 소개하고 복강경하 위루술과의 단기 성적을 비교하여 국소마취와 경피 내시경하 위루술용 위루관을 이용한 위루술의 안전성과 유용성을 알아보고자 본 연구를 시행하였다.
대상 및 방법
2011년 1월부터 2015년 12월까지 부산대학교병원 외과학교실에서 위루술을 시행받은 총 68명의 환자 중 국소마취와 경피 내시경하 위루술용 위루관을 이용한 개복 위루술을 시행받은 25명의 환자와 전신마취하 복강경 위루술을 시행받은 21명의 환자를 대상으로 하였다. 수술은 두 명의 술자에 의해 시행되었으며 개복 위루술과 복강경 위루술은 각기 다른 술자에 의해 시행되었다. 이 46명의 환자를 개복군과 복강경군으로 구분하여 임상적 자료(성별, 연령, 위루술을 시행한 원인질환, 동반된 기저질환)와 수술관련 자료(ASA 분류, 수술 시간, 수술 후 첫 경장 영양까지의 시간, 수술 후 합병증, 수술 후 사망)를 후향적으로 비교하였다. 통계학적 비교분석은 SPSS for Windows 20.0을 이용하였으며 두 군의 비교는 paired t-test와 chi-square test를 사용하여 P값이 0.05 미만인 경우 유의한 것으로 판정하였다.
환자는 앙와위를 취한 상태에서 수술을 시행하였으며 수술의 전 과정 동안 혈압, 맥박수, 그리고 산소포화도를 모니터링하였다. 모든 환자에서 수술 직전 예방적 항생제를 투여하였으며 국소마취제는 1% 리도카인(Xylocaine 10%, Astra, West-borough, MA, USA)을 사용하였고 위루관은 경피 내시경하 위루술용 위루관 (Flow-24-pull PEG system; Wilson-Cook Medical, Winston- Salem, NC, USA)을 사용하였다.
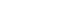
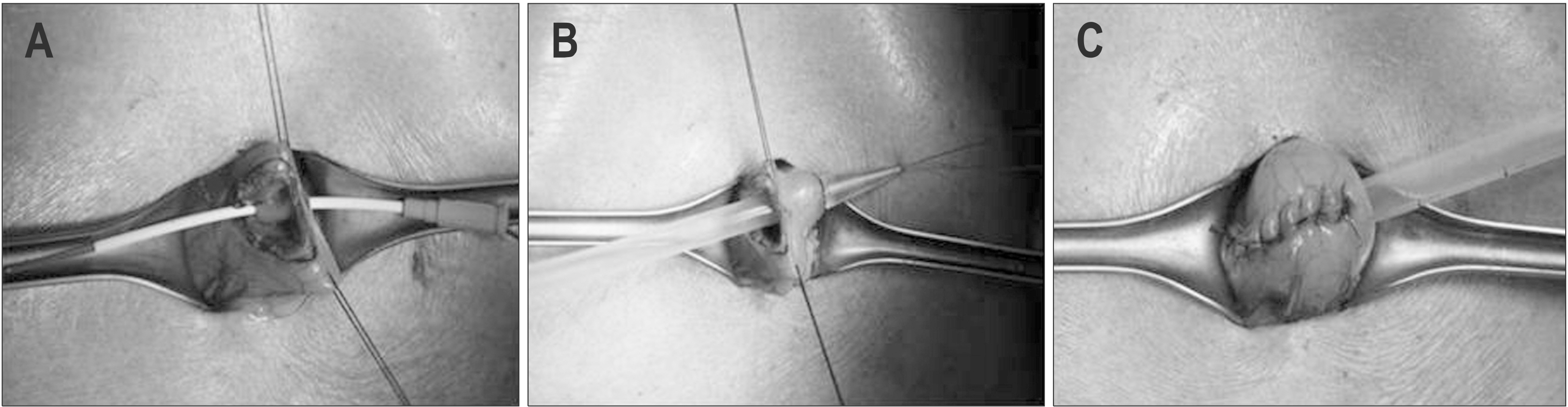
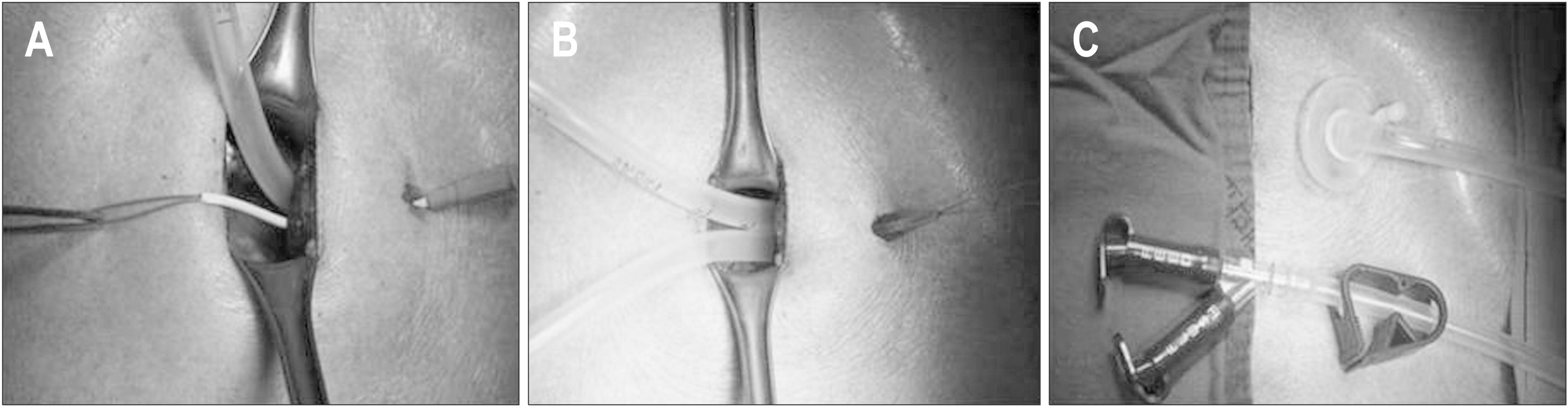
겸상돌기에서 약 3 cm 원위부에 형성한 2.5 cm 길이의 정중절개를 통해 피부에서 복막까지 소절개창을 형성하고 정중절개에서 좌측으로 약 3 cm 떨어진 좌측 늑간하부에 위루관 유치를 위한 약 1 cm 길이의 소절개창을 형성하였다. 위전정부 전벽에 1.5 cm 길이의 위절개를 가하고 위절개에서 3∼5 cm 근위부에 천자침을 삽입한 후 천차침을 싸고있는 카테터만 남기고 전자침을 제거하였다. 이 후 카테터를 통해 루프형 유도선(looped wire)을 삽입하고 위루관의 루프형 유도선과 결찰한 후 위루관을 견인하여 위루관의 내측 완충기(inner bumper)를 위벽에 밀착시킨 후 위절개를 봉합하였다(Fig. 1). 좌측 늑간하부에 형성한 소절개창을 통해 천자침을 삽입하고 천자침을 싸고있는 카테터만 남기고 천자침을 제거한 후 카테터를 통해 루프형 유도선을 삽입하였다. 삽입한 유도선과 위루관의 루프형 유도선을 결찰하고 위루관을 견인하여 복벽 외부로 빼낸 후, 위벽의 혈류 저하가 유발되지 않는 적절한 압력임을 육안으로 확인하면서 외측 완충기(outer bumper, bolster)를 장착하고 소절개창을 봉합하였다(Fig. 2).
위벽과 복벽간의 고정봉합은 시행하지 않았으며, 국소마취제의 주입은 소절개와 위루관 삽입부의 피부, 근막, 복막, 그리고 위절개 및 위루관 견인을 시행하는 위벽의 장막에 주입하였으며 수술 후 24시간에 첫 경장 영양 공급을 시행하였다.
결 과
총 46명의 환자 중 개복군이 25명, 복강경이 21명이었다. 개복군은 남자 20명, 여자 5명, 평균 연령은 70.2±11.0 (48∼87)세 였고, 복강경군은 남자 16명, 여자 5명, 평균 연령은 67.2±15.6 (22∼91)세로 두 군간의 남녀비와 평균 연령은 유의한 차이가 없었다. 위루술을 시행받게 된 원인 질환으로는 개복군에서는 식도 및 두경부 악성 종양 16례, 중추신경계 질환 7례, 그리고 신경근육질환 2례였고, 복강경군에서는 식도 및 두경부 악성 종양 6례, 중추신경계 질환 13례, 그리고 신경근육질환 2례였다. 개복군의 경우 평균 1.4개, 복강경군의 경우 평균 0.8개의 기저 질환을 가지고 있었는데 개복군에서는 고혈압 10례, 당뇨 9례, 그리고 뇌혈관 질환 4례의 순이었고 복강경군의 경우 뇌혈관 질환 5례, 고혈압 4례, 그리고 당뇨 3례의 순이었다(Table 1).
ASA 분류는 개복군에서 II 1명, III 21명, IV 3명이었고 복강경군은 II 7명, III 14명, IV 0명으로 개복군에서 ASA III 이상의 전신 마취 고위험군이 유의하게 많은 것으로 나타났다(P=0.013). 수술 시간은 개복군이 31.8±6.8 (25∼50)분, 복강경군이 67.9±15.7 (40∼100)분으로 개복군의 수술 시간이 유의하게 짧았고(P<0.001), 수술 후 첫 경장 영양까지의 시간은 개복군이 2.67±1.3 (1∼6)일, 복강경군이 1.32±0.6 (1∼3)일로 개복군에서 첫 경장 영양까지의 시간이 유의하게 짧은 것으로 나타났다(P<0.001). 수술 후 합병증은 개복군에서 1명에서 1건, 복강경군에서 3명에서 4건이 발생하였는데, 개복군은 창상감염 1건 발생하였고 복강경군은 창상감염 3건과, 위루 주위 누출이 1건 발생하였으나 두 군간 합병증 발생율에서 통계학적 유의성은 없었다(P=0.270). 두 군 모두에서 수술 관련 사망은 없는 것으로 나타났다(Table 2).
고 찰
외과적 위루술이 필요한 경우는 인후두나 식도의 악성 종양에 의해 내시경 시행이 불가능한 경우, 신경근육질환에 의한 연하 장애가 존재하는 경우, 상복부 수술의 과거력으로 복강내 심한 유착이나 해부학적 구조의 변화가 존재하는 경우, 그리고 위의 전방에 복강내 타장기가 위치하는 경우 등이 있다.[4,5]
외과적 위루술은 대개 전신마취하에서 개복 혹은 복강경을 통해 시행되게 되는데 외과적 위루술이 필요한 환자의 상당수가 기존의 기저질환으로 인해 전신마취의 고위험군에 속하게 된다는 점은 외과의에게 큰 장애물로 작용하게 된다. ASA는 환자의 전신 상태에 따른 마취 위험도를 I∼V의 다섯 단계로 분류하였는데 ASA III 이상에서는 수술 후 이환율 및 사망률이 유의하게 높아지는 것으로 보고되고 있다.[6,7] 본 연구에서 개복군애서는 25명 중 24명(96.0%)이, 복강경군에서는 21명 중 14명(66.7%)이 전신마취의 고위험군인 ASA III 이상인 것으로 조사되어 두 군간에 유의한 차이를 보였는데 이는 ASA 분류를 수술 방법 선택의 주요한 기준으로 고려하였기 때문인 것으로 생각된다.
경피 내시경 위루술과 마찬가지로 외과적 위루술에서도 위루관을 유치하는 방법으로는 당김법(pull method), 삽입기법(introducer method), 그리고 밀기법(push method)이 사용된다. 복강경을 이용한 위루술의 경우 밀기법을 통해 위루관을 유치하는데 반해 저자들이 소개한 방법은 경피 내시경하 위루술과 마찬가지로 당김법을 통해 위루관을 유치하게 된다. 외과적 위루술과 관련된 합병증은 26∼74.3% 정도에서 발생하는 것으로 보고되고 있는데 이 중 창상감염이나 위루관 주변 누출이 가장 흔한 것으로 알려져 있으며,[2,8-10] 창상감염의 발생 빈도는 당김법을 사용할 경우 밀기법에 비해 더 흔히 발생하는 보고되고 있다.[11] 당김범을 사용할 때 창상감염의 빈도가 더 높은 이유로는 위루관이 구강을 거치는 동안 구강내 세균에 의해 위루관 오염이 발생하므로 이로 인해 위루관 유치부의 창상감염 빈도가 더 높아지게 되는 것으로 설명되고 있다. 저자들의 술식은 당김범을 사용하지만 밀기법을 사용하는 복강경하 위루술보다 창상감염 빈도가 적은 것으로 나타났는데, 이는 저자들의 방법은 경피 내시경하 위루술과는 달리 위루관의 유치가 위절개를 통해 이루어지므로 구강내 세균과의 접촉이 일어나지 않기 때문인 것으로 판단된다. 위루관의 구조는 위루관 말단부의 직경이 위루 자체의 직경보다 넓은 구조를 가지고 있다. 주로 밀기법을 사용하는 복강경하 위루술의 경우 위루관 자체보다 넓은 직경을 가진 위루관 말단부를 위내로 삽입하기 위해서는, 위루관을 삽입부인 위절개를 위루관 직경보다 크게 만들거나 위절개를 확장하는 과정이 필요한데 이러한 조작이 위루관 주변 누출의 위험도를 증가시키는 원인이 될 수 있다. 저자들의 경우 복강경 위루술에서 위루관 주변 누출이 1례에서 발생하였으나 개복 위루술에서는 발생하지 않았다. 이는 저자들의 방법에서 위루관 삽입이 16 gauge 천자침 삽입부를 통해 당김법으로 이루어지므로 위루관 삽입부의 확장이 필요없기 때문인 것으로 판단된다. 또한 본 연구에서 수술 후 첫 경장 영양까지의 시간이 최소침습수술인 복강경군에서 유의하게 긴 것으로 나타났는데, 이는 서로 다른 두 명의 술자가 각 각의 술식을 시행하였기에 술자간의 수술 후 식이 시행 시기에 대한 개인적인 방침의 차이가 있었고 특히 전신마취를 시행한 복강경군에서 첫 경장 영양을 늦게 시작한 것에 의한 것으로 판단된다.
저자들의 술식에서 위루관의 견인을 위벽을 통한 견인과 복벽을 통한 견인, 두 단계로 나누어 시행하였다. 첫 번째 이유는 수술의 최종 단계에서 소절개창를 봉합하기 직전에 위벽에 가해지는 압력과 위벽의 혈류를 육안적으로 확인하여 위벽 괴사나 buried bump syndrome과 같은 합병증을 방지하기 위함이었다. 두 번째 이유는 본 술식에서는 경피 내시경하 위루술과는 달리 위점막이 펴지지 않은 상태에서 위루관을 견인하므로 주변 위점막이 과도하게 포함되어 위루관 견인이 어려워지는 상황을 방지하기 위함이었다. 본 술식에서 위루관의 내측 완충기를 위의 내강으로 삽입하기 위해 1.5 cm 정도의 위절개가 필요하다는 점이 단점으로 지적될 수도 있다. 그러나 위의 풍부한 혈류는 위절개의 치유에 큰 문제를 유발하지 않으며 실제 본 연구에서 위절개와 관련된 합병증은 발생하지 않았다.
본 연구의 증례수가 적다는 제한점이 있지만 저자들이 소개한 국소마취하와 경피 내시경하 위루술용 위루관을 이용한 외과적 위루술은 1) 2.5 cm 크기의 소절개창을 통해 시행이 가능하고, 2) 위루관에 장착된 내외측 완충기를 이용하여 복벽 고정을 시행하므로 위벽과 복벽간의 고정봉합이 필요없으며, 3) 30분 내외의 시간내에 허용량 이내의 국소마취제로도 수술의 모든 과정을 마칠 수 있고, 4) 위루관이 구강내 균주에 의해 오염되지 않으므로 창상감염의 발생 가능성이 경피 내시경하 위루술보다 낮다는 장점이 있어 외과적 위루술이 필요한 전신마취 고위험군 환자에서 쉽고 안전하게 시행할 수 있는 유용한 술식으로 생각된다.
FIGURES AND TABLES
Fig. 1
Traction of gastrostomy tube through the gastric wall. (A) After 1.5 cm gastrotomy is made on the anterior wall of the gastric antrum, insert the needle and cannula unit through the gastric wall 3∼5 cm proximal to the gastrotomy. After removing the inner needle, insert the looped wire through the cannula. (B) After ligating inserted looped wire and looped wire of gastrostomy tube, pull the gastrostomy tube gently through the gastric wall. (C) Carefully avoiding excess tension, bring the inner bumper in contact with the gastric wall and then suture the gastrotomy.

Fig. 2
Traction of gastrostomy tube through the abdominal wall. (A) An approximately 1 cm long skin incision was made at 3∼4 cm away from the mini-laparotomy to the left. Insert the needle and cannula unit through the incision. After removing the inner needle, insert the looped wire through the cannula. (B) After ligating inserted looped wire and looped wire of gastrostomy tube, pull the gastrostomy tube gently through the abdominal wall. (C) Confirm the appropriate tension and blood supply to the gastric wall, place the outer bumper (bolster) over the gastrostomy tube.

Table 1
Clinical charateristics of the patients
| Variables | Open group (n=25) | Laparoscopiy group (n=21) | P-value |
|---|---|---|---|
| Sex (male:female) | 20:5 | 16:5 | NS* |
| Age (years) | 70.2±10.9 (48∼87) | 67.2±15.6 (22∼91) | NS* |
| Cause of gastrostomy | NS* | ||
| Cancer | 16 (64%) | 6 (28.6%) | |
| Esophageal cancer | 7 (28.0%) | 4 (19.0%) | |
| Laryngeal cancer | 5 (20.0%) | 2 (9.5%) | |
| Pharyngeal cancer | 4 (16.0%) | 0 (0.0%) | |
| Central nerve system disease | 7 (28.0%) | 13 (61.9%) | |
| Cerebral infarction | 4 (16.0%) | 5 (23.8%) | |
| Cerebral hemorrhage | 2 (8.0%) | 7 (33.3%) | |
| Hypoxic brain damage | 1 (4.0%) | 1 (4.8%) | |
| Neuromuscular disorder | 2 (8.0%) | 2 (9.5%) | |
| Amyotrophic lateral sclerosis | 2 (8.0%) | 2 (9.5%) | |
| Comorbid diseases | NS* | ||
| Hypertension | 10 (40.0%) | 4 (19.0%) | |
| Diabetes mellitus | 8 (32.0%) | 3 (14.3%) | |
| Old cerebrovascular disease | 4 (16.0%) | 5 (23.8%) | |
| Pulmonary disease | 5 (20.0%) | 1 (4.8%) | |
| Cardiovascular disease | 6 (24.0%) | 2 (9.5%) | |
| Renal disease | 1 (4.0%) | 1 (4.8%) | |
| Liver disease | 1 (4.0%) | 0 (0.0%) |
Table 2
Operative data of the patients
| Variables | Open group (n=25) | Laparoscopiy group (n=21) | P-value |
|---|---|---|---|
| ASA classification | 0.013 | ||
| II | 1 (4%) | 7 (33.3%) | |
| III | 21 (84%) | 14 (66.7%) | |
| IV | 3 (12%) | 0 (0%) | |
| Operation time (minutes) | 31.8±6.6 (25∼50) | 67.9±15.7 (40∼100) | <0.001 |
| Time to first tubal feeding (days) | 1.3±0.6 (1∼3) | 2.7±1.3 (1∼6) | <0.001 |
| Post-operative complications | 1 (4%) | 4 (19.0%) | NS* |
| Gastrostomy site infection | 1 (4%) | 3 (14.3%) | |
| Peristomal leakage | 0 (0%) | 1 (4.8%) | |
| Operation related death | 0 (0%) | 0 (0%) | NS* |
- 1. Gauderer MW, Ponsky JL, Izant RJ Jr. Gastrostomy without laparotomy: a percutaneous endoscopic technique. J Pediatr Surg 1980;15:872-5. ArticlePubMed
- 2. Stiegmann GV, Goff JS, Silas D, Pearlman N, Sun J, Norton L. Endoscopic versus operative gastrostomy: final results of a prospective randomized trial. Gastrointest Endosc 1990;36:1-5. ArticlePubMed
- 3. Larson DE, Burton DD, Schroeder KW, DiMagno EP. Percutaneous endoscopic gastrostomy. Indications, success, complications, and mortality in 314 consecutive patients. Gastroenterology 1987;93:48-52. ArticlePubMed
- 4. Murayama KM, Schneider PD, Thompson JS. Laparoscopic gastrostomy: a safe method for obtaining enteral access. J Surg Res 1995;58:1-5. ArticlePubMed
- 5. Bach JR, Gonzalez M, Sharma A, Swan K, Patel A. Open gastrostomy for noninvasive ventilation users with neuromuscular disease. Am J Phys Med Rehabil 2010;89:1-6. ArticlePubMed
- 6. Dripps RD. New classification of physical status. Anesthesiology 1963;24:111.
- 7. Daabiss M. American Society of Anaesthesiologists physical status classification. Indian J Anaesth 2011;55:111-5. ArticlePubMedPMC
- 8. Tucker AT, Gourin CG, Ghegan MD, Porubsky ES, Martindale RG, Terris DJ. Push' versus 'pull' percutaneous endoscopic gastrostomy tube placement in patients with advanced head and neck cancer. Laryngoscope 2003;113:1898-902. ArticlePubMed
- 9. Ljungdahl M, Sundbom M. Complication rate lower after percutaneous endoscopic gastrostomy than after surgical gastrostomy: a prospective, randomized trial. Surg Endosc 2006;20:1248-51. ArticlePubMedPDF
- 10. Rustom IK, Jebreel A, Tayyab M, England RJ, Stafford ND. Percutaneous endoscopic, radiological and surgical gastrostomy tubes: a comparison study in head and neck cancer patients. J Laryngol Otol 2006;120:463-6. ArticlePubMed
- 11. Edelman DS, Arroyo PJ, Unger SW. Laparoscopic gastrostomy versus percutaneous endoscopic gastrostomy. A comparison. Surg Endosc 1994;8:47-9. ArticlePubMedPDF
References
Figure & Data
REFERENCES
Citations
Citations to this article as recorded by 

The Utility of Open Gastrostomy Using Local Anesthesia and a Gastrostomy Tube for Percutaneous Endoscopic Gastrostomy
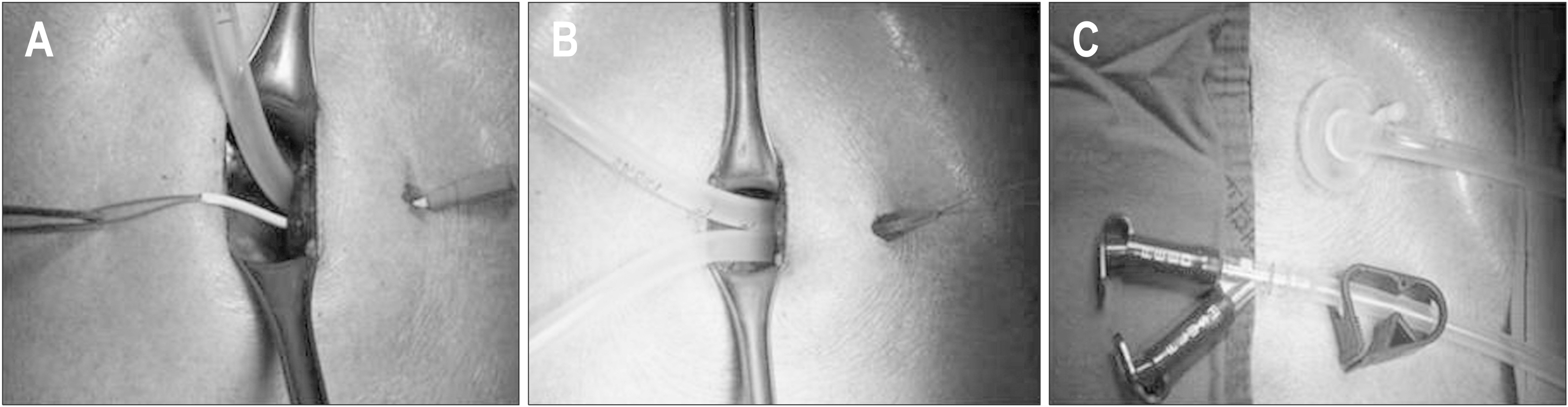
Fig. 1
Traction of gastrostomy tube through the gastric wall. (A) After 1.5 cm gastrotomy is made on the anterior wall of the gastric antrum, insert the needle and cannula unit through the gastric wall 3∼5 cm proximal to the gastrotomy. After removing the inner needle, insert the looped wire through the cannula. (B) After ligating inserted looped wire and looped wire of gastrostomy tube, pull the gastrostomy tube gently through the gastric wall. (C) Carefully avoiding excess tension, bring the inner bumper in contact with the gastric wall and then suture the gastrotomy.
Fig. 2
Traction of gastrostomy tube through the abdominal wall. (A) An approximately 1 cm long skin incision was made at 3∼4 cm away from the mini-laparotomy to the left. Insert the needle and cannula unit through the incision. After removing the inner needle, insert the looped wire through the cannula. (B) After ligating inserted looped wire and looped wire of gastrostomy tube, pull the gastrostomy tube gently through the abdominal wall. (C) Confirm the appropriate tension and blood supply to the gastric wall, place the outer bumper (bolster) over the gastrostomy tube.
Fig. 1
Fig. 2
The Utility of Open Gastrostomy Using Local Anesthesia and a Gastrostomy Tube for Percutaneous Endoscopic Gastrostomy
Clinical charateristics of the patients
| Variables | Open group (n=25) | Laparoscopiy group (n=21) | P-value |
|---|---|---|---|
| Sex (male:female) | 20:5 | 16:5 | NS |
| Age (years) | 70.2±10.9 (48∼87) | 67.2±15.6 (22∼91) | NS |
| Cause of gastrostomy | NS |
||
| Cancer | 16 (64%) | 6 (28.6%) | |
| Esophageal cancer | 7 (28.0%) | 4 (19.0%) | |
| Laryngeal cancer | 5 (20.0%) | 2 (9.5%) | |
| Pharyngeal cancer | 4 (16.0%) | 0 (0.0%) | |
| Central nerve system disease | 7 (28.0%) | 13 (61.9%) | |
| Cerebral infarction | 4 (16.0%) | 5 (23.8%) | |
| Cerebral hemorrhage | 2 (8.0%) | 7 (33.3%) | |
| Hypoxic brain damage | 1 (4.0%) | 1 (4.8%) | |
| Neuromuscular disorder | 2 (8.0%) | 2 (9.5%) | |
| Amyotrophic lateral sclerosis | 2 (8.0%) | 2 (9.5%) | |
| Comorbid diseases | NS |
||
| Hypertension | 10 (40.0%) | 4 (19.0%) | |
| Diabetes mellitus | 8 (32.0%) | 3 (14.3%) | |
| Old cerebrovascular disease | 4 (16.0%) | 5 (23.8%) | |
| Pulmonary disease | 5 (20.0%) | 1 (4.8%) | |
| Cardiovascular disease | 6 (24.0%) | 2 (9.5%) | |
| Renal disease | 1 (4.0%) | 1 (4.8%) | |
| Liver disease | 1 (4.0%) | 0 (0.0%) |
*NS = not significant.
Operative data of the patients
| Variables | Open group (n=25) | Laparoscopiy group (n=21) | P-value |
|---|---|---|---|
| ASA classification | 0.013 | ||
| II | 1 (4%) | 7 (33.3%) | |
| III | 21 (84%) | 14 (66.7%) | |
| IV | 3 (12%) | 0 (0%) | |
| Operation time (minutes) | 31.8±6.6 (25∼50) | 67.9±15.7 (40∼100) | <0.001 |
| Time to first tubal feeding (days) | 1.3±0.6 (1∼3) | 2.7±1.3 (1∼6) | <0.001 |
| Post-operative complications | 1 (4%) | 4 (19.0%) | NS |
| Gastrostomy site infection | 1 (4%) | 3 (14.3%) | |
| Peristomal leakage | 0 (0%) | 1 (4.8%) | |
| Operation related death | 0 (0%) | 0 (0%) | NS |
*NS = not significant.
Table 1
Clinical charateristics of the patients
*NS = not significant.
Table 2
Operative data of the patients
*NS = not significant.

 E-submission
E-submission KSPEN
KSPEN KSSMN
KSSMN ASSMN
ASSMN JSSMN
JSSMN Cite
Cite