Scopus, KCI, KoreaMed

Articles
- Page Path
- HOME > J Clin Nutr > Volume 8(1); 2016 > Article
- Review Article Nutritional Screening Tool for In-Hospital Patients
- Eunmi Seol1,2, Dal Lae Ju1,3, Hyuk-Joon Lee1,4,5
- 입원환자의 영양검색도구
- 설은미1,2, 주달래1,3, 이혁준1,4,5
-
Journal of the Korean Society for Parenteral and Enteral Nutrition 2016;8(1):2-10.
DOI: https://doi.org/10.15747/jcn.2016.8.1.2
Published online: April 30, 2016
Nutritional Support Team, Seoul National University College of Medicine, Seoul, Korea
Department of Nursing Service, Seoul National University College of Medicine, Seoul, Korea
Department of Food Service and Nutrition Care, Seoul National University College of Medicine, Seoul, Korea
Division of Gastrointestinal Surgery, Seoul National University Hospital, Seoul, Korea
Department of Surgery, Seoul National University College of Medicine, Seoul, Korea
- Correspondence to Hyuk-Joon Lee Department of Surgery, Seoul National University College of Medicine, 103 Daehak-ro, Jongno-gu, Seoul 03080, Korea Tel: +82-2-2072-1957, Fax: +82-2-766-3975, E-mail: appe98@snu.ac.kr
Copyright: © Korean Society for Parenteral and Enteral Nutrition
This is an Open Access article distributed under the terms of the Creative Commons Attribution Non-Commercial License (http://creativecommons.org/licenses/by-nc/4.0) which permits unrestricted non-commercial use, distribution, and reproduction in any medium, provided the original work is properly cited.
- 3,639 Views
- 49 Download
- 6 Crossref
Abstract
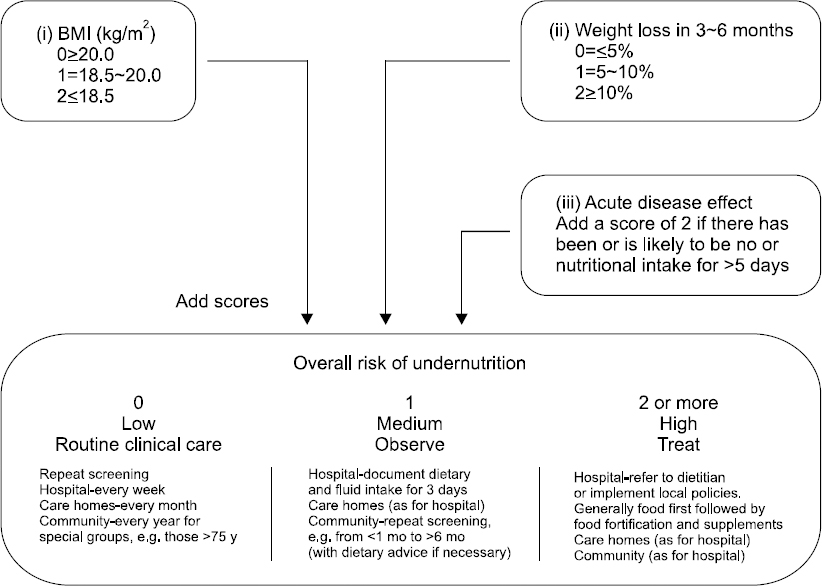
- Malnutrition is a common problem in hospital settings. A poor nutritional status has been associated with higher rates of infection, poor wound healing, longer hospital stays, and higher hospital costs. Therefore, early recognition and timely treatment of malnutrition is vital. To identify malnourished individuals or those at risk of becoming malnourished, selecting and validated a uniform screening tool is clearly an important issue. Both the Nutritional Risk Screening-2002 (NRS-2002) and Malnutrition Universal Screening Tool (MUST) are recommended by the European Society for Parenteral and Enteral Nutrition (ESPEN) for a hospital setting. For older patients, the Mini Nutritional Assessment (MNA) is the recommended tool. Short Nutrition Assessment Questionnaire (SNAQ) and Malnutrition Screening Tools (MST) are brief and simple screening tools that use self-reported queries of variables that include weight loss and poor appetite. On the other hand, many of those require considerable time and labor to administer and may not be highly applicable to a Korean population. In Korea, most hospitals use a computerized nutritional screening system with a self-developed nutrition screening index. The variables for the tools, which are based on each hospital setting, include the objective data available in the patient’s medical records and limited information collected from the nursing admission questionnaire. The application of different tools hampers any comparison of the malnutrition prevalence between different settings and patients groups. In addition, the absence of a widely accepted malnutrition screening tool hinders both effective recognition and the treatment of malnutrition. Therefore, the development of uniform and valid screening tools and effective nutritional support programs for Korean malnourished patients is needed.
서론
본론
1) Nutrition Risk Screening-2002 (NRS-2002)
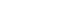
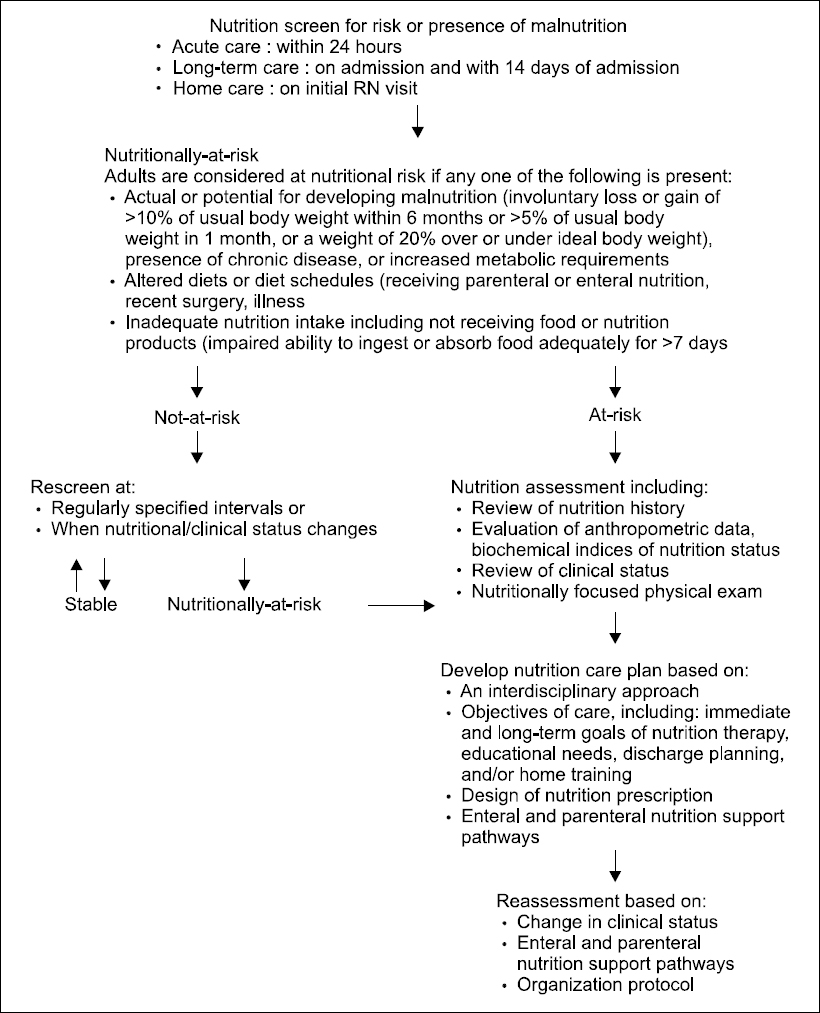
Score ≥3: the patient is nutritionally at-risk and a nutritional care plan is initiated.
Score <3: weekly rescreening of the patient. If the patient e.g. is scheduled for a major operation, a preventive nutritional care plan is considered to avoid the associated risk status.
Modified from the article of Kondrup et al. Clin Nutr 2003;22(4):415-21.4
BMI = body mass index; COPD = chronic obstructive pulmonary disease; APACHE = acute physiology and chronic health evaluation.
2) Malnutrition Universal Screening Tool (MUST)
3) Mini Nutritional Assessment (MNA)
4) Short Nutritional Assessment Questionnaire (SNAQ)
5) Malnutrition Screening Tool (MST)
1) 서울대학교병원 영양검색도구(Seoul National University Hospital-Nutrition Screening Index, SNUH-NSI)
2) 강남세브란스병원 영양검색도구(Nutritional Risk Screening Tool, NRST)
3) 국립암센터 영양검색도구(Malnutrition Screening Tool for Cancer patients, MSTC)
4) 분당서울대학교병원 영양검색도구(Nutrition Screening Index, NSI)
결론
- 1. Norman K, Pichard C, Lochs H, Pirlich M. Prognostic impact of disease-related malnutrition. Clin Nutr 2008;27(1):5-15. ArticlePubMed
- 2. Kondrup J, Rasmussen HH, Hamberg O, Stanga Z. Ad Hoc ESPEN Working Group. Nutritional risk screening (NRS 2002):a new method based on an analysis of controlled clinical trials. Clin Nutr 2003;22(3):321-36. PubMed
- 3. Cooper C, Brierley ER, Burden ST. Improving adherence to a care plan generated from the Malnutrition Universal Screening Tool. Eur J Clin Nutr 2013;67(2):174-9. ArticlePubMedPDF
- 4. Kondrup J, Allison SP, Elia M, Vellas B, Plauth M. Educational and Clinical Practice Committee, European Society of Parenteral and Enteral Nutrition (ESPEN). ESPEN guidelines for nutrition screening 2002. Clin Nutr 2003;22(4):415-21. ArticlePubMed
- 5. American Society for Parenteral and Enteral Nutrition. (A.S. P.E.N.) Board of Directors and Clinical Practice Committee. Definition of terms, style, and conventions used in A.S.P.E.N. Board of Directors-approved documnets [Internet]. Silver Spring:American Society for Parenteral and Enteral Nutrition. 2010. [[cited 2016 Apr 1]]. Available from: http://www.nutritioncare.org/Clinical_Practice_Library
- 6. Lee RD, Nieman DC. Nutritional assessment. 2003. 3rd ed. Boston: McGraw-Hill.
- 7. Joint Commission on Accreditation of Healthcare Organizations. Comprehensive accreditation manual for hospitals. 2007. Chicago, IL: Joint Commission on Accreditation of Healthcare Organizations.
- 8. KOIHA. Ministry for Health, Welfare and Family Affairs. 2014 Korea Institute for Health Care Accreditation (Version 2.0). 2014. Seoul: KOIHA.
- 9. Hur H. Nutrition screening and assessment of patients for malnutrition. J Korean Soc Parenter Enter Nutr 2013;5(1):2-9. Article
- 10. Neelemaat F, Meijers J, Kruizenga H, van Ballegooijen H, van Bokhorst-de van der Schueren M. Comparison of five malnutrition screening tools in one hospital inpatient sample. J Clin Nurs 2011;20(15-16):2144-52. ArticlePubMed
- 11. Kruizenga HM, Van Tulder MW, Seidell JC, Thijs A, Ader HJ, Van Bokhorst-de van der Schueren MA. Effectiveness and cost- effectiveness of early screening and treatment of malnourished patients. Am J Clin Nutr 2005;82(5):1082-9. ArticlePubMed
- 12. Kruizenga HM, Seidell JC, de Vet HC, Wierdsma NJ, van Bokhorst-de van der Schueren MA. Development and validation of a hospital screening tool for malnutrition:the short nutritional assessment questionnaire (SNAQ). Clin Nutr 2005;24(1):75-82. ArticlePubMed
- 13. Rasmussen HH, Kondrup J, Ladefoged K, Staun M. Clinical nutrition in danish hospitals:a questionnaire-based investigation among doctors and nurses. Clin Nutr 1999;18(3):153-8. PubMed
- 14. Han JS, Lee SM, Chung HK, Ahn HS, Lee SM. Development and evaluation of a Nutritional Risk Screening Tool (NRST) for hospitalized patients. Korean J Nutr 2009;42(2):119-27. Article
- 15. Yun OH, Lee GH, Park YJ. Development of a simplified malnutrition screening tool for hospitalized patients and evaluation of its inter-methods reliability. J Nutr Health 2014;47(2):124-33. Article
- 16. Sorensen J, Kondrup J, Prokopowicz J, Schiesser M, Krähenbühl L, Meier R, et al. EuroOOPS study group. EuroOOPS:an international, multicentre study to implement nutritional risk screening and evaluate clinical outcome. Clin Nutr 2008;27(3):340-9. ArticlePubMed
- 17. Guo W, Ou G, Li X, Huang J, Liu J, Wei H. Screening of the nutritional risk of patients with gastric carcinoma before operation by NRS 2002 and its relationship with postoperative results. J Gastroenterol Hepatol 2010;25(4):800-3. ArticlePubMed
- 18. Kyle UG, Kossovsky MP, Karsegard VL, Pichard C. Comparison of tools for nutritional assessment and screening at hospital admission:a population study. Clin Nutr 2006;25(3):409-17. ArticlePubMed
- 19. Kondrup J, Johansen N, Plum LM, Bak L, Larsen IH, Martinsen A, et al. Incidence of nutritional risk and causes of inadequate nutritional care in hospitals. Clin Nutr 2002;21(6):461-8. ArticlePubMed
- 20. Ruiz-López MD, Artacho R, Oliva P, Moreno-Torres R, Bolaños J, de Teresa C, et al. Nutritional risk in institutionalized older women determined by the Mini Nutritional Assessment test:what are the main factors? Nutrition 2003;19(9):767-71. ArticlePubMed
- 21. Malnutrition Advisory Group (MAG). MAG-Guidelines for detection and management of malnutrition. 2000. Redditch, UK: British Association for Parenteral and Enteral Nutrition.
- 22. King CL, Elia M, Stroud MA, Stratton RJ. The predictive validity of the malnutrition universal screening tool (‘MUST’) with regard to mortality and length of stay in elderly impatients. Clinical Nutrition 2003;22(Suppl 1):S4.Article
- 23. Wood C, Stubbs S, Warwick H, Dunnachie A, Elia M, Stratton RJ. Malnutrition risk and health care utilisation in orthopaedic patients. Proc Nutr Soc 2004;63:20A.
- 24. Guigoz Y. The Mini Nutritional Assessment (MNA) review of the literature:what does it tell us? J Nutr Health Aging 2006;10(6):466-85. PubMed
- 25. Ferguson M, Capra S, Bauer J, Banks M. Development of a valid and reliable malnutrition screening tool for adult acute hospital patients. Nutrition 1999;15(6):458-64. ArticlePubMed
- 26. Um MH, Park YK, Lee SM, Lee SM, Lee E, Cha JA, et al. Clinical nutrition service in Korean tertiary hospitals and general hospitals:result of nationwide cross-sectional survey. J Korean Diet Assoc 2014;20(3):183-98. Article
- 27. Seo KW, Lee HJ, Kong SH, Ryu SW, Park JS, Park JW, et al. Current status of nutritional supports on surgical patients in Korea:a nationwide survey. Surg Metab Nutr 2012;3(2):45-51.
- 28. Kim Y, Kim WG, Lee HJ, Park MS, Lee YH, Kong SH, et al. Comparison of the impact of malnutrition by nutritional assessment and screening tools on operative morbidity after gastric cancer surgery. J Korean Soc Parenter Enter Nutr 2011;4(1):7-15. Article
- 29. Kim Y, Kim WG, Lee HJ, Park MS, Lee YH, Cho JJ, et al. Impact of malnutrition risk determined by nutrition screening index on operative morbidity after gastric cancer surgery. J Korean Surg Soc 2011;80(1):1-9. Article
- 30. Kim JY, Wie GA, Cho YA, Kim SY, Kim SM, Son KH, et al. Development and validation of a nutrition screening tool for hospitalized cancer patients. Clin Nutr 2011;30(6):724-9. ArticlePubMed
- 31. Kim SA, Kim SY, Sohn CM. Development of nutrition screening index for hospitalized patients. Korean J Community Nutr 2006;11(6):779-84.
References
Figure & Data
REFERENCES
Citations

- The Status of Enteral Nutrition Formula Use by Dietitians in Hospitals Within Busan and Gyeongnam Area
Haejin Kang, Minji Woo, Eunju Park, Yoo Kyoung Park
Clinical Nutrition Research.2022; 11(1): 9. CrossRef - Comparison of mNUTRIC-S2 and mNUTRIC scores to assess nutritional risk and predict intensive care unit mortality
So Jeong Kim, Hong Yeul Lee, Sun Mi Choi, Sang-Min Lee, Jinwoo Lee
Acute and Critical Care.2022; 37(4): 618. CrossRef - Comparison of the nutritional indicators of critically Ill patients on extracorporeal membrane oxygen (ECMO)
Nah-Mee Shin, Suk Yeon Ha, Yoon Soo Cho
Journal of Nutrition and Health.2021; 54(5): 489. CrossRef - Improvement of the Dietary Stage on Dysphagia in Geriatric Hospitals
Ji Eun Lee, Eun Jeong Lee
Journal of the Korean Dysphagia Society.2018; 8(1): 41. CrossRef - Effect of Active Nutrition Care on Underweight Elderly Patients Receiving Long-term Enteral Tube Feeding
Hwa-Young Yoon, Hye-Kyeong Kim
Korean Journal of Community Nutrition.2018; 23(1): 48. CrossRef - Impact of nutritional screening index on perioperative morbidity after colorectal cancer surgery as a independent predictive factor
Yoon Hyung Kang, Ji Won Park, Seung Bum Ryoo, Seung Yong Jeong, Kyu Joo Park
Korean Journal of Clinical Oncology.2017; 13(2): 118. CrossRef
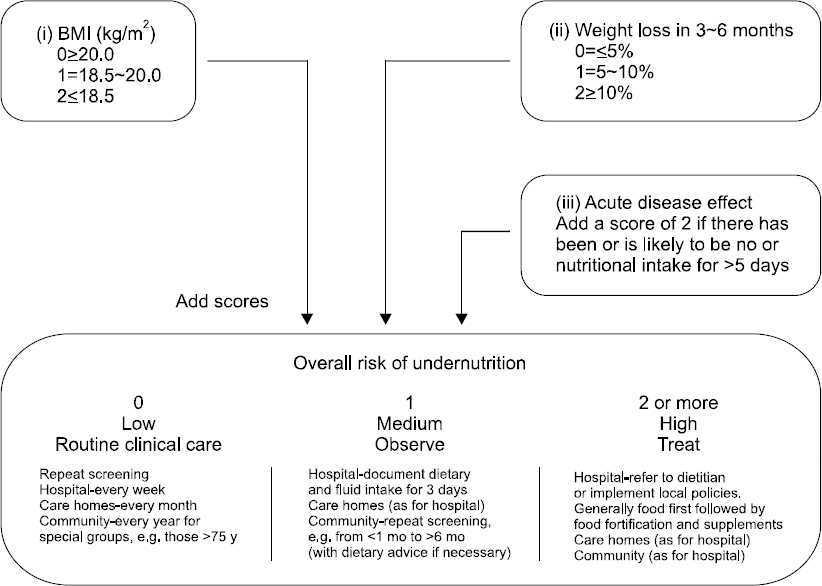
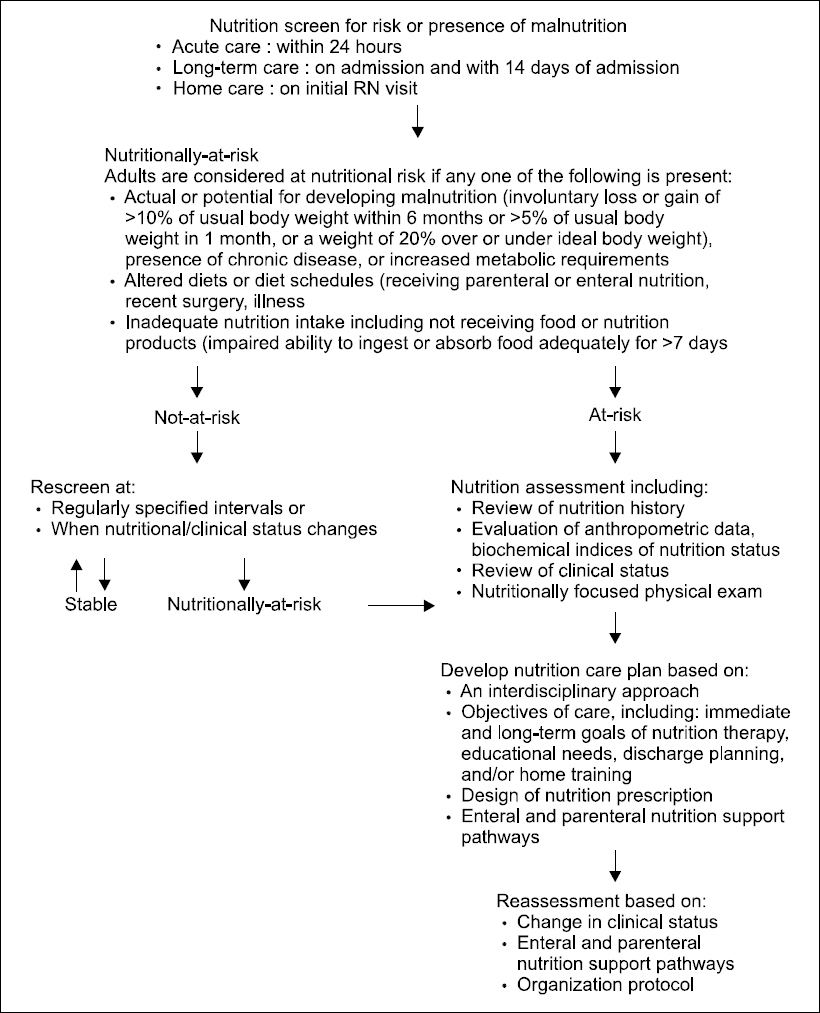
Fig. 1
Fig. 2
Nutritional Risk Screening-2002 (NRS-2002)
| Initial screening | ||||||
|---|---|---|---|---|---|---|
| Yes | No | |||||
| 1. Is BMI<20.5? | ||||||
| 2. Has the patient lost weight within the last 3 months? | ||||||
| 3. Has the patient had a reduced dietary intake in the last week? | ||||||
| 4. Is the patient severely ill? (e.g., in intensive therapy) | ||||||
| Yes: If the answer is ‘Yes’ to any question, the screening in final screening is performed. | ||||||
| No: If the answer is ‘No’ to all questions, the patient is re-screened at weekly intervals. If the patient e.g., is scheduled for a major operation, a preventive nutritional care plan is considered to avoid the associated risk status. | ||||||
| Final screening | ||||||
| Impaired nutritional status | Severity of disease | |||||
| Absent | Normal nutritional status | Absent | Normal nutritional requirements | |||
| Score 0 | Score 0 | |||||
| Mild score 1 | Weight loss > 5% in 3 mo or food intake below 50% ~75% of normal requirement in preceding week |
Mild score 1 | Hip fracture, chronic patients, in particular with acute complications: cirrhosis, COPD, chronic hemodialysis, diabetes, oncology | |||
| Moderate score 2 | Weight loss >5% in 2 mo or BMI 18.5~20.5+ impaired general condition or food intake 25%~ 60% of normal requirement in preceding week | Moderate score 2 | Major abdominal surgery, stroke, severe pneumonia, hematologic malignancy | |||
| Severe score 3 | Weight loss >5% in 1 mo (>15% in 3 mo) or BMI 18.5+ impaired general condition or food intake 0%~25% of normal requirement in preceding week in preceding week | Severe score 3 | Head injury, bone marrow transplantation, intensive care patients (APACHE>10) | |||
| Score: | + | Score: | =total score | |||
| Age | ≥70 years: add 1 to total score above | =age-adjusted total score | ||||
Score ≥3: the patient is nutritionally at-risk and a nutritional care plan is initiated.
Score <3: weekly rescreening of the patient. If the patient e.g. is scheduled for a major operation, a preventive nutritional care plan is considered to avoid the associated risk status.
Modified from the article of Kondrup et al. Clin Nutr 2003;22(4):415-21.4
BMI = body mass index; COPD = chronic obstructive pulmonary disease; APACHE = acute physiology and chronic health evaluation.
Seoul National University Hospital-Nutrition Screening Index (SNUH-NSI)
| Variable | R1 | R2 | R3 |
|---|---|---|---|
| Appetite | Bad | - | Normal/good |
| Change of weight | Yes | - | No |
| Difficulty in digesting | - | Yes | No |
| Diet type | Fluid diet | Soft blended diet or NPO | Normal regular diet |
| Serum-albumin (g/dL) | <2.8 | 2.8~3.3 | ≥3.3 |
| Serum-cholesterol (mg/dL) | - | <130 | ≥130 |
| Total lymphocyte count (cells/mm3) | <800 | 800~1,500 | ≥1,500 |
| Hemoglobin (g/dL) | - | Male <13.0 | Male ≥13.0 |
| Female <12.0 | Female ≥12.0 | ||
| C-reactive protein (mg/dL) | - | >1 | ≤1 |
| Body mass index (kg/m2) | <18 or ≥25 | 18~25 | |
| Age (y) | - | >75 | ≤75 |
| Status of malnutrition | · P1; High risk group of malnutrition; (more than 2 of R1) or (1 of R1 and more than 2 of R2) | ||
| · P2; Medium risk group of malnutrition; (1 of R1) or (more than 2 of R2) | |||
| · P3; Low risk group of malnutrition; the others | |||
R = risk factor; NPO = nothing by mouth.
Selected nutritional screening tools
| Institute | Title of nutritional screening program | Contents |
|---|---|---|
| (a) Yonsei University Gangnam Severance Hospital | Nutritional Risk Screening Tool (NRST) | NRST=albumin×1+age×2.5+Hct %×1.5+TLC×2* |
| (*Coding: albumin <3.5 g/dL: 1, ≥3.5 g/dL: 0; age >65 y: 1, ≤65 y: 0; Hct <37%: 1, ≥37%: 0; TLC <1,800 cells/mm3: 1, ≥1,800 cells/mm3: 0) | ||
| (b) National Cancer Center | Malnutrition Screening Tool for Cancer patients (MSTC) | MSTC scoring=−0.116+(1.777×intake change)+(1.304×ECOG)+(1.568×wt change)+(−0.187×BMI), P=exp(MSTC)/{1+exp(MSTC)} |
| (c) Seoul National University Bundang Hopital | Nutrition Screening Index (NSI) | NSI=age×1+BMI×1.5+albumin×2+TLC×1.5* |
| (*Coding: age >65 y: 1, ≤65 y: 2; BMI <18.5 kg/ m2: 1, ≥18.5 kg/ m2: 2; albumin <3.5 g/dL: 1, ≥3.5 g/dL: 2; TLC <900 cells/mm3: 1, ≥900 cells/mm3: 2) |
Hct = hematocrit; TLC = total lymphocyte count; BMI = body mass index; ECOG = Eastern Cooperative Oncology Group; wt = weight; exp = exponential function.
Score ≥3: the patient is nutritionally at-risk and a nutritional care plan is initiated. Score <3: weekly rescreening of the patient. If the patient Modified from the article of Kondrup et al. Clin Nutr 2003;22(4):415-21.4 BMI = body mass index; COPD = chronic obstructive pulmonary disease; APACHE = acute physiology and chronic health evaluation.
R = risk factor; NPO = nothing by mouth.
Hct = hematocrit; TLC = total lymphocyte count; BMI = body mass index; ECOG = Eastern Cooperative Oncology Group; wt = weight; exp = exponential function.

 E-submission
E-submission KSPEN
KSPEN KSSMN
KSSMN ASSMN
ASSMN JSSMN
JSSMN Cite
Cite