Scopus, KCI, KoreaMed

Articles
- Page Path
- HOME > J Clin Nutr > Volume 11(2); 2019 > Article
- Original Article Analysis of Compliance and Clinical Outcomes by Expanding Physician’s Departments in Pediatric Nutrition Support Team
-
Hae Won Lee1, Min Jae Jung1,2, Ji Eun Park1,2, Hee Kwon1, Jae Song Kim1, Hong Go2,3, Eun Sun Son1

- 소아영양집중지원팀에서 진료과 참여 확대에 따른 정맥영양 자문 순응도 및 영양상태 비교 분석
-
이해원1, 정민재1,2, 박지은1,2, 권희1, 김재송1, 고홍2,3, 손은선1

-
Journal of the Korean Society for Parenteral and Enteral Nutrition 2019;11(2):42-51.
DOI: https://doi.org/10.15747/jcn.2019.11.2.42
Published online: December 31, 2019
Department of Pharmacy, Severance Hospital, Yonsei University Health System, Yonsei University College of Medicine, Seoul, Korea
Pediatric Nutrition Support Team, Severance Hospital, Yonsei University Health System, Yonsei University College of Medicine, Seoul, Korea
Department of Pediatric Medicine, Severance Hospital, Yonsei University Health System, Yonsei University College of Medicine, Seoul, Korea
- Correspondence to Eun Sun Son, Department of Pharmacy, Severance Hospital, Yonsei University Health System, Yonsei University College of Medicine, 50-1 Yonsei-ro, Seodaemun-gu, Seoul 03722, Korea Tel: +82-2-2228-6888, Fax: +82-2-2227-7983, E-mail: sespharm@yuhs.ac
Copyright: © Korean Society for Parenteral and Enteral Nutrition
This is an Open Access article distributed under the terms of the Creative Commons Attribution Non-Commercial License (http://creativecommons.org/licenses/by-nc/4.0) which permits unrestricted non-commercial use, distribution, and reproduction in any medium, provided the original work is properly cited.
- 1,042 Views
- 0 Download
Abstract
-
Purpose: Malnutrition in hospitalized children has an impact on growth, morbidity, and mortality. For this reason, the implementation of pediatric nutrition support team (PNST) has been suggested. On April 2017, in Severance Hospital, more PNST physician’s departments participated in PNST, and a PNST physician assigning system was changed to be the same departments with the attending physician and PNST physician. This study performed a comparative analysis of the compliance and clinical outcomes after expanding the participation of the PNST physician’s department.
-
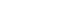
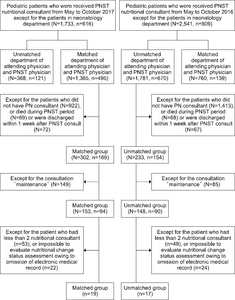
Methods: Pediatric patients, who were referred to a PNST consultant, were divided into two groups: an unmatched group (different departments with the attending physician and PNST physician [154 patients, 233 consultations from May 2016 to October 2016]), and a matched group (same departments with the attending physician and PNST physician [169 patients, 302 consultations from May 2017 to October 2017]). The PNST compliance and clinical outcomes, such as the total delivered/required caloric and protein ratio, % ideal body weight (%IBW), serum total protein, and serum albumin, in the two groups were compared.
-
Results: The compliance was significantly higher in the matched group than the unmatched group (63.4% vs. 47.3%, P=0.005). Although there was no significant difference, the total delivered/required caloric and protein ratio, and %IBW in the matched group tended to increase. The serum total protein (0.7±0.7 g/dL vs. –0.4±1.3 g/dL, P=0.004) and serum albumin (0.5±0.5 g/dL vs. –0.1±0.6 g/dL, P=0.003) were significantly higher in the matched group.
-
Conclusion: After expanding the physician’s departments in PNST, the compliance was significantly higher in the matched group and the clinical outcomes tended to better. The physician assigning system to be matched with the departments between the attending physician and the PNST physician may help increase the compliance of NST consultations, resulting in an improvement of the patient’s clinical outcomes.
서 론
대상 및 방법
1) 선정기준
2) 제외기준
1) Pediatric nutrition support team 의뢰 건별 분석
2) 진료과 일치 여부에 따른 자문 순응도 비교 분석
3) 진료과 일치 여부에 따른 영양지원 효과 분석
결 과
1) PNST 의뢰 건별 분석
| Duration | Matched consultations | Unmatched consultations |
|---|---|---|
| Before | 760 (29.9) | 1,781 (70.1) |
| After | 1,365 (78.8) | 368 (21.2) |
Values are presented as number (%).
Matched consultations, attending physician’s and PNST physician’s departments are matched; Unmatched consultations, attending physician’s and PNST physician’s departments are unmatched.
PNST = pediatric nutrition support team; Before = before expanding physician’s departments in PNST (2016.05.01∼2016.10.31); After = after expanding physician’s departments in PNST (2017.05.01∼2017.10.31).
1) 환자의 일반적 특성
2) 영양학적 개선 효과
| Nutritional status | Matched group (n=19) | Unmatched group (n=17) | P-value |
|---|---|---|---|
| Total delivered/required caloric ratio (%) | |||
| Variationa | 14.0 (–79.0∼80.0) | 5.0 (–18.0∼70.0) | 0.531 |
| Beforeb | 56.3±31.1 | 60.8±23.4 | 0.626 |
| Afterc | 65.0 (29.0∼144.0) | 71.0 (36.0∼132.0) | 0.754 |
| Total delivered/required protein ratio (%) | |||
| Variationa | 22.0 (–185.3∼140.0) | 4.0 (–30.0∼120.1) | 0.315 |
| Beforeb | 57.0 (0.0∼218.0) | 58.0 (0.0∼137.0) | 0.778 |
| Afterc | 75.0 (27.0∼161.1) | 67.0 (37.0∼203.0) | 0.594 |
| Percent of ideal body weight (%) | |||
| Variationa | 0.8±10.6 | 0.5±12.1 | 0.922 |
| Beforeb | 86.3±21.0 | 97.4±22.3 | 0.132 |
| Afterc | 87.1±18.5 | 97.9±25.1 | 0.150 |
| Total protein (g/dL) | |||
| Variationa | 0.7±0.7 | –0.4±1.3 | 0.004 |
| Beforeb | 5.1±1.0 | 6.2±0.9 | 0.001 |
| Afterd | 5.8±0.9 | 5.8±1.0 | 0.910 |
| Albumin (g/dL) | |||
| Variationa | 0.5±0.5 | –0.1±0.6 | 0.003 |
| Beforeb | 3.1±0.5 | 3.7±0.5 | 0.004 |
| Afterd | 3.6±0.5 | 3.5±0.6 | 0.703 |
고 찰
결 론
- 1. Beer SS, Juarez MD, Vega MW, Canada NL. Pediatric malnutrition:putting the new definition and standards into practice. Nutr Clin Pract 2015;30(5):609-24. PubMed
- 2. Agostoni C, Axelson I, Colomb V, Goulet O, Koletzko B, Michaelsen KF, et al. The need for nutrition support teams in pediatric units:a commentary by the ESPGHAN committee on nutrition. J Pediatr Gastroenterol Nutr 2005;41(1):8-11. ArticlePubMed
- 3. Shaughnessy EE, Kirkland LL. Malnutrition in hospitalized children:a responsibility and opportunity for pediatric hospitalists. Hosp Pediatr 2016;6(1):37-41. ArticlePubMedPDF
- 4. Seo KW, Yoon KY. Nutritional assessment and perioperative nutritional support in gastric cancer patients. Korean J Gastroenterol 2013;61(4):186-90. ArticlePubMed
- 5. Mehta NM, Corkins MR, Lyman B, Malone A, Goday PS, Carney LN, et al. Defining pediatric malnutrition:a paradigm shift toward etiology-related definitions. JPEN J Parenter Enteral Nutr 2013;37(4):460-81. PubMed
- 6. Correia MI, Waitzberg DL. The impact of malnutrition on morbidity, mortality, length of hospital stay and costs evaluated through a multivariate model analysis. Clin Nutr 2003;22(3):235-9. ArticlePubMed
- 7. Schneider SM, Veyres P, Pivot X, Soummer AM, Jambou P, Filippi J, et al. Malnutrition is an independent factor associated with nosocomial infections. Br J Nutr 2004;92(1):105-11. ArticlePubMed
- 8. Dempsey DT, Mullen JL, Buzby GP. The link between nutritional status and clinical outcome:can nutritional intervention modify it?Am J Clin Nutr. 1988;47(2 Suppl):352-6. PubMed
- 9. Lee JS, Kang JE, Park SH, Jin HK, Jang SM, Kim SA, et al. Nutrition and clinical outcomes of nutrition support in multidisciplinary team for critically ill patients. Nutr Clin Pract 2018;33(5):633-9. ArticlePubMedPDF
- 10. Nehme AE. Nutritional support of the hospitalized patient. The team concept. JAMA 1980;243(19):1906-8. ArticlePubMed
- 11. Park YH, Park SJ. Organization and the role of nutirition support team. Korean J Gastroenterol 2015;65(6):342-5. ArticlePubMed
- 12. Koletzko B, Goulet O, Hunt J, Krohn K, Shamir R. Parenteral Nutrition Guidelines Working Group;European Society for Clinical Nutrition and Metabolism;European Society of Paediatric Gastroenterology, Hepatology and Nutrition (ESPGHAN);European Society of Paediatric Research (ESPR) 1. Guidelines on paediatric parenteral nutrition of the European Society of Paediatric Gastroenterology, Hepatology and Nutrition (ESPGHAN) and the European Society for Clinical Nutrition and Metabolism (ESPEN), supported by the European Society of Paediatric Research (ESPR). J Pediatr Gastroenterol Nutr 2005;41(Suppl 2):S1-87.
- 13. Kim S, Lee EH, Yang HR. Current status of nutritional support for hospitalized children:a nationwide hospital-based survey in South Korea. Nutr Res Pract 2018;12(3):215-21. ArticlePubMedPMCPDF
- 14. Lambe C, Hubert P, Jouvet P, Cosnes J, Colomb V. A nutritional support team in the pediatric intensive care unit:changes and factors impeding appropriate nutrition. Clin Nutr 2007;26(3):355-63. ArticlePubMed
- 15. Park SJ, Park JE, Kwon NY, Kim JS, Son ES, Yu HJ, et al. Effects of compliance with the nutrition support team in critically ill pediatric patients. J Clin Nutr 2016;8(2):51-7. Article
- 16. Kwon JE, Park AR, Kim SJ, La HO. The comparison of improvement effect in patient's nutrition state according to the adaptation of nutrition support team's consultation. J Korean Soc Health Syst Pharm 2017;34(2):147-56. Article
- 17. Cho JY, Kim JT, Kim SL. Survey on the state of nutrition support team (NST) activity:comparison of the questionnaire survey 2016 vs. 2005 and the state of NST activity since the introduction of the medical insurance fee. J Clin Nutr 2016;8(2):38-44. Article
- 18. Kim SJ, Lee YM. Effect of nutrition support team (NST) management - in medical intensive care unit patients. J Korean Data Anal Soc 2015;17(5):2647-60.
- 19. Traeger SM, Williams GB, Milliren G, Young DS, Fisher M, Haug MT 3rd. Total parenteral nutrition by a nutrition support team:improved quality of care. JPEN J Parenter Enteral Nutr 1986;10(4):408-12. ArticlePubMed
- 20. Kim E, Kim J, Park YJ, Baek S, Lee JJ, Lee AH, et al. Analysis of compliance with plan of nutritional support team in intensive care unit. Surg Metab Nutr 2016;7(2):29-31. Article
- 21. Seol E, Ju DL, Lee HJ. Nutritional screening tool for in-hospital patients. J Clin Nutr 2016;8(1):2-10. Article
- 22. Hur H. Nutrition screening and assessment of patients for malnutrition. J Korean Soc Parenter Enter Nutr 2013;5(1):2-9. Article
- 23. Jensen GL, Hsiao PY, Wheeler D. Adult nutrition assessment tutorial. JPEN J Parenter Enteral Nutr 2012;36(3):267-74. ArticlePubMedPDF
- 24. Caccialanza R, Palladini G, Klersy C, Cereda E, Bonardi C, Quarleri L, et al. Serum prealbumin:an independent marker of short-term energy intake in the presence of multiple-organ disease involvement. Nutrition 2013;29(3):580-2. ArticlePubMed
- 25. McClave SA, Martindale RG, Vanek VW, McCarthy M, Roberts P, Taylor B, et al. Guidelines for the provision and assessment of nutrition support therapy in the adult critically ill patient:Society of Critical Care Medicine (SCCM) and American Society for Parenteral and Enteral Nutrition (A.S.P.E.N.). JPEN J Parenter Enteral Nutr 2009;33(3):277-316. PubMed
- 26. Lim KA, Kim HS, Seo JW, Lee SJ. The utility of serum prealbumin concentrations for short-term nutritional assessment in patients with acute diarrhea. J Korean Pediatr Soc 1999;42(1):88-93.
- 27. Forse RA, Shizgal HM. Serum albumin and nutritional status. JPEN J Parenter Enteral Nutr 1980;4(5):450-4. ArticlePubMed
- 28. Smith SH. Using albumin and prealbumin to assess nutritional status. Nursing 2017;47(4):65-6. Article
- 29. Mo YH, Rhee J, Lee EK. Effects of nutrition support team services on outcomes in ICU patients. Yakugaku Zasshi 2011;131(12):1827-33. ArticlePubMed
References
Figure & Data
REFERENCES
Citations

Fig. 1
Analysis matched department rate with attending physician and PNST physician
| Duration | Matched consultations | Unmatched consultations |
|---|---|---|
| Before | 760 (29.9) | 1,781 (70.1) |
| After | 1,365 (78.8) | 368 (21.2) |
Values are presented as number (%).
Matched consultations, attending physician’s and PNST physician’s departments are matched; Unmatched consultations, attending physician’s and PNST physician’s departments are unmatched.
PNST = pediatric nutrition support team; Before = before expanding physician’s departments in PNST (2016.05.01∼2016.10.31); After = after expanding physician’s departments in PNST (2017.05.01∼2017.10.31).
Nutritional consultation answer
| Nutritional consultation answer | Matched group (n=302) | Unmatched group (n=233) | Total (n=535) |
|---|---|---|---|
| Maintenance | 149 (49.3) | 85 (36.5) | 234 (43.7) |
| Increase (start) | 65 (21.5) | 74 (31.8) | 139 (26.0) |
| Decrease (stop) | 61 (20.2) | 54 (23.2) | 115 (21.5) |
| Formula change | 25 (8.3) | 18 (7.7) | 43 (8.0) |
| Etc. | 2 (0.7) | 2 (0.9) | 4 (0.7) |
Values are presented as number (%).
Compliance according to nutritional consultation answer
| Compliance | Matched group (n=153) | Unmatched group (n=148) | P-value | ||
|---|---|---|---|---|---|
| Compliance | Non-compliance | Compliance | Non-compliance | ||
| Comment | 97 (63.4) | 56 (36.6) | 70 (47.3) | 78 (52.7) | 0.005 |
| Increase (start) | 34 (22.2) | 31 (20.3) | 29 (19.6) | 45 (30.4) | |
| Decrease (stop) | 48 (31.4) | 13 (8.5) | 33 (22.3) | 21 (14.2) | |
| Formula change | 14 (9.2) | 11 (7.2) | 7 (4.7) | 11 (7.4) | |
| Etc. | 1 (0.7) | 1 (0.7) | 1 (0.7) | 1 (0.7) | |
Values are presented as number (%).
General characteristics of patients
| Characteristic | Matched group (n=19) | Unmatched group (n=17) | P-value |
|---|---|---|---|
| Age (y) | 2 (0∼17) | 6 (0∼17) | 0.087 |
| Sex | 0.429 | ||
| Male | 11 (57.9) | 12 (70.6) | |
| Female | 8 (42.1) | 5 (29.4) | |
| Height (cm) | 84.4 (45.5∼153.0) | 115.0 (56.0∼173.1) | 0.025 |
| Weight (kg) | 9.0 (1.6∼36.5) | 22.0 (4.1∼70.6) | 0.021 |
| Body mass index (kg/m2) | 14.0±3.1 | 16.1±4.1 | 0.081 |
| Percent of ideal body weight (%) | 86.2±21.0 | 97.4±22.4 | 0.132 |
| Department | |||
| Pediatric Cardiology | 5 (26.3) | 1 (5.9) | |
| Pediatric Hematology and Oncology | 4 (21.1) | 7 (41.2) | |
| Pediatric Gastroenterology | 3 (15.8) | 3 (17.6) | |
| Pediatric Pulmonology and Allergies | 3 (15.8) | 4 (23.5) | |
| Pediatric Surgery | 3 (15.8) | 1 (5.9) | |
| Pediatric Neurology | 1 (5.3) | 1 (5.9) | |
| Mechanical ventilation | 12 (63.2) | 9 (52.9) | 0.332 |
| Continuous renal replacement therapy | 2 (10.5) | 0 | 0.169 |
| Length of hospital stay (d) | 46.0 (21∼397) | 59.0 (21∼574) | 0.876 |
| Admitted intensive care unit | 10 (52.6) | 8 (47.1) | 0.738 |
| Nutritional assessment | 0.127 | ||
| No malnutrition | 3 (15.8) | 7 (41.2) | |
| Mild malnutrition | 2 (10.5) | 2 (11.8) | |
| Moderate malnutrition | 8 (42.1) | 4 (23.5) | |
| Severe malnutrition | 6 (31.6) | 4 (23.5) | |
| Number of consultation | 2.8±2.1 | 3.4±1.8 | 0.519 |
Values are presented as median (range), number (%), or mean±standard deviation.
Nutritional status
| Nutritional status | Matched group (n=19) | Unmatched group (n=17) | P-value |
|---|---|---|---|
| Total delivered/required caloric ratio (%) | |||
| Variation |
14.0 (–79.0∼80.0) | 5.0 (–18.0∼70.0) | 0.531 |
| Before |
56.3±31.1 | 60.8±23.4 | 0.626 |
| After |
65.0 (29.0∼144.0) | 71.0 (36.0∼132.0) | 0.754 |
| Total delivered/required protein ratio (%) | |||
| Variation |
22.0 (–185.3∼140.0) | 4.0 (–30.0∼120.1) | 0.315 |
| Before |
57.0 (0.0∼218.0) | 58.0 (0.0∼137.0) | 0.778 |
| After |
75.0 (27.0∼161.1) | 67.0 (37.0∼203.0) | 0.594 |
| Percent of ideal body weight (%) | |||
| Variation |
0.8±10.6 | 0.5±12.1 | 0.922 |
| Before |
86.3±21.0 | 97.4±22.3 | 0.132 |
| After |
87.1±18.5 | 97.9±25.1 | 0.150 |
| Total protein (g/dL) | |||
| Variation |
0.7±0.7 | –0.4±1.3 | 0.004 |
| Before |
5.1±1.0 | 6.2±0.9 | 0.001 |
| After |
5.8±0.9 | 5.8±1.0 | 0.910 |
| Albumin (g/dL) | |||
| Variation |
0.5±0.5 | –0.1±0.6 | 0.003 |
| Before |
3.1±0.5 | 3.7±0.5 | 0.004 |
| After |
3.6±0.5 | 3.5±0.6 | 0.703 |
Values are presented as median (range) or mean±standard deviation.
aVariation = (data of last parenteral nutrition [PN] day)–(data of first PN day);
bBefore = data of first PN day;
cAfter = data of last PN day;
dAfter = data of (last PN day+48 hours).
Values are presented as number (%). Matched consultations, attending physician’s and PNST physician’s departments are matched; Unmatched consultations, attending physician’s and PNST physician’s departments are unmatched. PNST = pediatric nutrition support team; Before = before expanding physician’s departments in PNST (2016.05.01∼2016.10.31); After = after expanding physician’s departments in PNST (2017.05.01∼2017.10.31).
Values are presented as number (%).
Values are presented as number (%).
Values are presented as median (range), number (%), or mean±standard deviation.
Values are presented as median (range) or mean±standard deviation. Variation = (data of last parenteral nutrition [PN] day)–(data of first PN day); Before = data of first PN day; After = data of last PN day; After = data of (last PN day+48 hours).

 E-submission
E-submission KSPEN
KSPEN KSSMN
KSSMN ASSMN
ASSMN JSSMN
JSSMN Cite
Cite